Arthrose : les solutions pour soulager la douleur, régénérer ou réparer le cartilage
L‘arthrose est une maladie qui touche une grande partie de la population surtout après 65 ans.
Les traitements médicaux de l’arthrose peuvent ralentir son évolution, soulager la douleur et améliorer la mobilité.
La chirurgie permet de réparer le cartilage détruit ou de le remplacer par une prothèse.
Aucune technique ne permet actuellement de guérir l’arthrose, mais des recherches pourraient bientôt déboucher sur des thérapies basées sur l’utilisation de cellules-souches.

Droit d’auteur: cunaplus / 123RF Banque d’images
Qu’est-ce que l’arthrose ?
L’arthrose est une maladie dégénérative chronique qui peut affecter une ou plusieurs articulations.
Elle touche une grande partie de la population, surtout à partir de 60 ans.
Quel est le mécanisme de l’arthrose?
Le cartilage est un tissu blanc, lisse et élastique qui recouvre les extrémités de chaque os.
Il permet aux os de l’articulation de glisser l’un sur l’autre et joue un rôle d’amortisseur.
Il baigne dans le liquide synovial qui amortit les chocs, lubrifie et assure la protection de l’articulation.
Ce liquide synovial est principalement constitué d’acide hyaluronique.
Avec l’âge, il perd progressivement ses propriétés visqueuse et élastique ce qui entraîne une usure du cartilage qui cause des douleurs et une gêne dans les gestes de la vie quotidienne.
Quelles sont les articulations les plus touchées par l’arthrose ?
Les articulations les plus touchées :
- le genou : gonarthrose
- la hanche : coxarthrose
- l’épaule : omarthrose
mais aussi la cheville, le bas du dos (rachis lombaire) et la nuque (rachis cervical) ainsi que les petites articulations des doigts la base du pouce (rhizarthrose) et la base du gros orteil (hallux rigidus).
La fréquence de la maladie varie en fonction de la localisation :
- l’arthrose de la colonne vertébrale est la plus fréquente dans la tranche d’âge 65-75 ans (70 à 75% des personnes) mais reste le plus souvent silencieuse.
- l’arthrose des doigts est la deuxième localisation la plus fréquente (60%) et se traduit par des déformations irréversibles.
- les arthroses du genou et de la hanche concernent respectivement 30% et 10% des personnes de 65 à 75 ans : elles sont plus invalidantes car touchent de grosses articulations qui portent le poids du corps
Toutes les autres articulations peuvent être concernées mais l’épaule, le coude, le poignet, la cheville sont plus rarement atteints.
Les facteurs qui favorisent l’arthrose
l’âge : l’arthrose concerne 3% des moins de 45 ans, 65 % des plus de 65 ans et 80 % des plus de 80 ans
les facteurs génétiques : de légers défauts d’alignement des os peuvent accélérer la dégradation du cartilage.
le surpoids : une surcharge pondérale peut causer une dégradation accélérée du cartilage. Il ne s’agit pas seulement d’un effet mécanique : on constate par exemple que l’arthrose de la main est plus fréquente chez les personnes en surpoids. L’excès de tissu adipeux, pourrait produire des substances inflammatoires qui contribuent à endommager les articulations.
les blessures et les mouvements répétitifs : les entorses et le ruptures de ligaments, les lésions du cartilage et des lésions des ménisques, ainsi que les traumatismes articulaires à répétition peuvent contribuer à l’apparition de l’arthrose.
Un déséquilibre entre les muscles qui soutiennent l’articulation peut parfois conduire à une altération du mouvement (surtout marche et course), conduisant à des lésions du cartilage.
autres: certaines pathologies comme l’arthrite peuvent également contribuer au développement de l’arthrose.
Qui est le plus touché par l’arthrose ?
Bien que l’arthrose puisse toucher tous les âges, elle est plus fréquente chez les plus de 65 ans.
- 70 à 90 % des plus de 75 ans souffrent d’arthrose
- 1 adulte sur 4 souffre d’arthrose de la hanche (coxarthrose) à l’âge de 85 ans.
- 1 adulte sur 12 souffre d’arthrose de la main à partir de 60 ans.
Quels sont les symptômes de l’arthrose ?
Les symptômes de l’arthrose varient considérablement d’un patient à l’autre et selon leur localisation.
Les manifestations les plus courantes sont :
- la douleur
- la raideur articulaire, particulièrement le matin
- diminution de l’amplitude de l’articulation
- le gonflement de l’articulation, surtout après un effort prolongé
- craquements et sensation de raclement/frottement
Habituellement, ces symptômes se manifestent progressivement.
Comment diagnostiquer l’arthrose ?
L’interrogatoire et l’examen clinique
Le médecin interroge le patient pour déterminer la nature des symptômes, les circonstances de leur apparition et leur impact sur les activités du patient.
Il évalue ensuite la raideur et l’amplitude articulaire, la douleur et les signes d’inflammation.
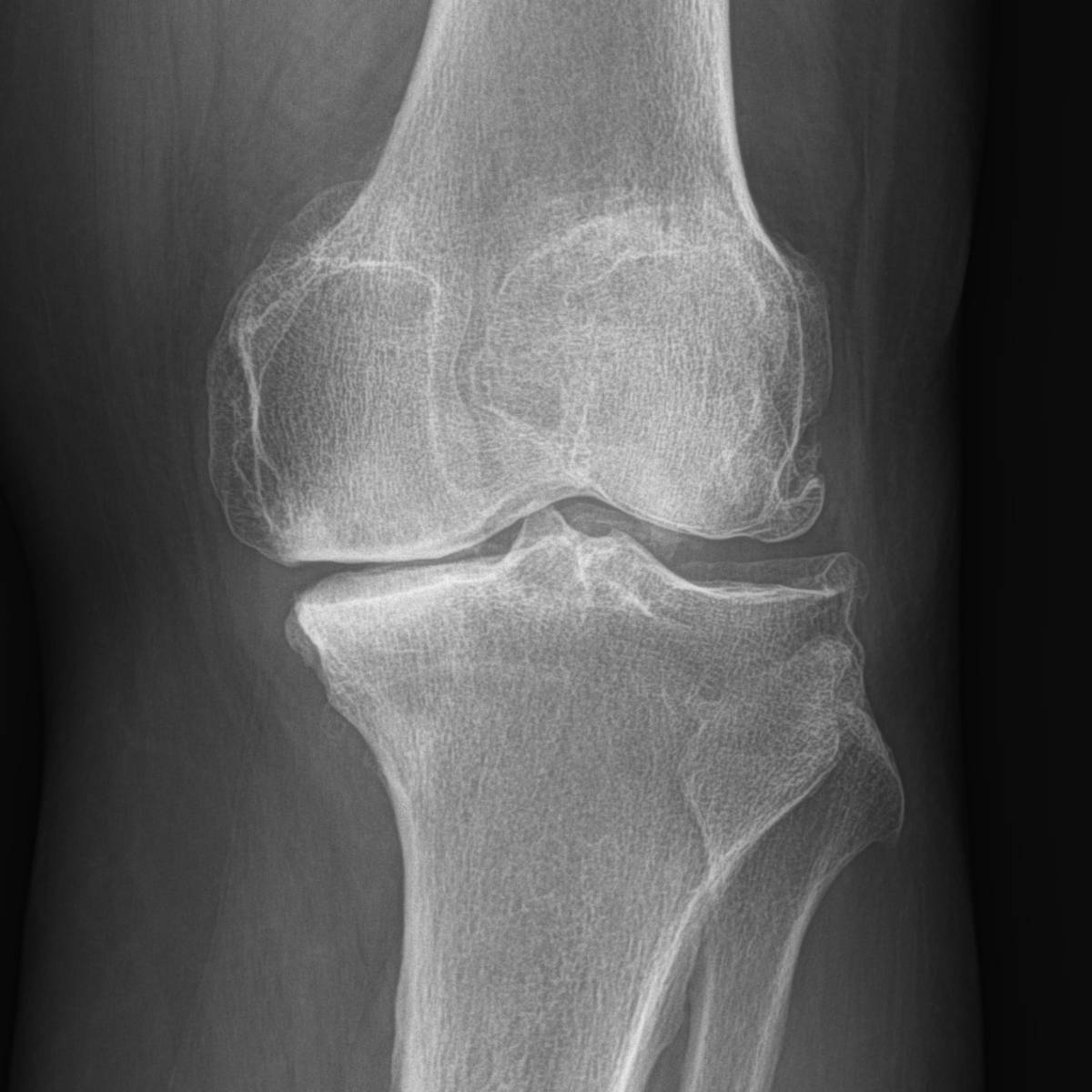
Les radiographies de l’articulation.
Ces radiographies permettent de mesurer le pincement de l’interligne articulaire, c’est à dire l’espace entre les os, ce qui correspond à la perte d’épaisseur du cartilage.
L’examen sera répété à intervalles réguliers pour mesurer la vitesse d’évolution de la maladie arthrosique et éventuellement pour décider d’un traitement chirurgical.
L’IRM ou l’Arthroscanner
Peuvent être utilisés pour identifier précisément des lésions du cartilage.
Il est fréquent que les résultats de l’examen radiologique ne coïncident pas avec les symptômes ressentis : une arthrose débutante peut être douloureuse alors que des lésions sévères provoquent paradoxalement peu de gêne .
Quelles sont les conséquences de l’arthrose sur les activités quotidiennes ?
La douleur, le gonflement ou la raideur des articulations rendent difficile l’accomplissement des tâches quotidiennes.
Les manifestations de l’arthrose peuvent impacter la vie professionnelle, sociale et familiale si des mesures ne sont pas prises pour prévenir l’aggravation de la maladie, contrôler la douleur et restaurer la souplesse des articulations.
Quel est l’impact de l’arthrose sur la santé globale ?
Une réduction de l’activité physique liée à la douleur favorise l’obésité, qui favorise à son tour hypertension, diabète et maladies cardiovasculaires.
Certains médicaments comme les anti inflammatoires ne sont pas dépourvus d’effets secondaires qui peuvent avoir des effets négatifs sur la santé.
Pour les personnes souffrant d’arthrose, le risque de chutes est aggravé de 30% et le risque de fractures de 20%.
En cause : une perte de la force musculaire et de l’équilibre, parfois liée à la prise de certains antalgiques.
L’évolution de l’arthrose
La maladie arthrosique peut évoluer lentement et progressivement sur plusieurs décennies mais il existe aussi une forme d’arthrose destructrice rapide (sur une ou deux années). L’évolution de l’arthrose est parfois une succession de phases d’évolution lente entrecoupées de phases aiguës (« crises ou poussées d’arthrose »).
Lorsque la destruction du cartilage est très avancée (arthrose de grade 4), l’os sous chondral (os situé directement sous le cartilage) est mis à nu et se dégrade inévitablement.
Case courtesy of Dr Balint Botz , Radiopaedia.org. From the case rID: 83886
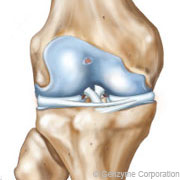
arthrose légère – Grade 1
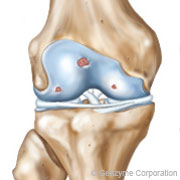
arthrose légère à modérée – Grade 2
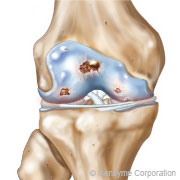
arthrose modérée – Grade 3
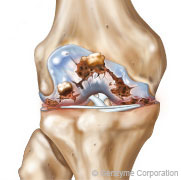
arthrose sévère – Grade 4
A l’heure actuelle, aucun traitement ne permet de guérir l’arthrose ni de stopper son évolution.
Il est cependant possible de ralentir son évolution, de soulager la douleur et d’améliorer la mobilité de l’articulation atteinte.
Le traitement médical de l’arthrose
Le traitement médical de l’arthrose consiste en une « riposte graduée » ou l’on commence par des stratégies ayant peu d’effets secondaires.
Si elles se révèlent insuffisantes, on passe progressivement à des thérapeutiques plus efficaces, mais dont les effets indésirables restent acceptables par rapport au bénéfice obtenu.
1 – Hygiène de vie : exercice et perte de poids

Des études ont montré qu’une perte de poids modérée de l’ordre de 5 à 6% apporte en quelques mois :
- une amélioration de la mobilité évaluée à 24%
- une diminution des douleurs de plus de 30% .
Des exercices spécifiques simples à réaliser chez soi apportent des bénéfices importants en termes d’amplitude articulaire.
L’exercice induit à la fois un renforcement des muscles qui soutiennent l’articulation, mais aussi une stimulation des différents tissus articulaires. Il contribue à la perte de poids et améliore globalement l’état de santé et le moral.
Conseil : pratiquer un minimum de 2 h 30 d’activité physique hebdomadaire
Une étude de 2017 a permis de constater un gain en amplitudes de 30% et de 20% en force musculaire + avec une réduction de la douleur de 30%
Quelles activités physiques ?
La pratique de la natation ou du vélo présente l’avantage de ne pas faire porter les poids du corps sur les articulations de la hanche et du genou.
Stretching, yoga et tai chi sont bénéfiques pour réduire la raideur articulaire.
La marche peut parfois être facilitée par l’utilisation de bâtons de randonnée et de genouillères.
Il existe de nombreux dispositifs qui peuvent faciliter des gestes de la vie quotidienne rendus difficiles ou douloureux par l’arthrose : ouvre-bocaux, pinces etc.
Les attelles, orthèses et différents dispositifs de support de l’articulation peuvent améliorer le confort et parfois aider à reprendre une activité sportive.
2 – Médicaments par voie orale : antalgiques et anti-inflammatoires
Médicaments par voie orale :
On prescrit des antalgiques (Paracétamol) pour soulager la douleur.
Les anti-inflammatoires non stéroidiens (AINS) permettent de lutter contre l’inflammation.
Ils sont parfois associés à un traitement gastroprotecteur pour les personnes présentant des facteurs de risque.
Applications locales :
Des anti inflammatoires non stéroidiens (AINS) peuvent être utilisés en application locale sous forme de crème, gel, emplâtre ou patch (Diclofénac).
A savoir :
- les antalgiques et les anti-inflammatoires soulagent temporairement, mais ils n’ont aucune action sur l’évolution de la maladie arthrosique
- leurs effets indésirables sont parfois sévères, ce qui limite leur utilisation prolongée
3 – Chondroprotecteurs, compléments alimentaires et médecines douces
Médecines douces, alternatives ou parallèles
- mésothérapie
- acupuncture
- phytothérapie
- homéopathie
Certaines thérapies peuvent améliorer les douleurs, mais leur efficacité n’est pas scientifiquement établie.
Elles ne permettent pas de freiner la progression de l’arthrose.
Compléments alimentaires
Les antiarthrosiques symptomatiques d’action lente (AASAL) ou chondroprotecteurs, ne sont plus remboursés par l’Assurance Maladie et la Haute Autorité de Santé (HAS) a estimé (2013) que ces produits « n’ont pas de place dans la stratégie thérapeutique de l’arthrose
de la hanche et/ou du genou ».
Plusieurs compléments alimentaires à base de glucosamine, de chondroïtine sulfate et diverses autres substances ont été utilisés pour soulager d’arthrose.
Depuis 2012 les autorités sanitaires européennes ont interdit de mentionner ces allégations de santé.
Il convient de se méfier des nombreuses publicités pour des produits censés offrir des résultats spectaculaires dans le traitement de l’arthrose.

Lire l’article :
Compléments alimentaires à base de glucosamine : quels dangers ?
4 – Kinésithérapie
La kinésithérapie permet de lutte contre les douleurs de l’arthrose par diverses techniques : massages, applications de chaleur et froid, électrothérapie …
Des exercices ciblés visent à maintenir ou à récupérer partiellement les amplitudes de mouvement des articulations atteintes.
Les séances de kinésithérapie permettent également de renforcer les muscles qui stabilisent les articulations.
Enfin, la kinésithérapie est utilisée dans la préparation d’une intervention chirurgicale, en particulier avant la pose d’une prothèse.
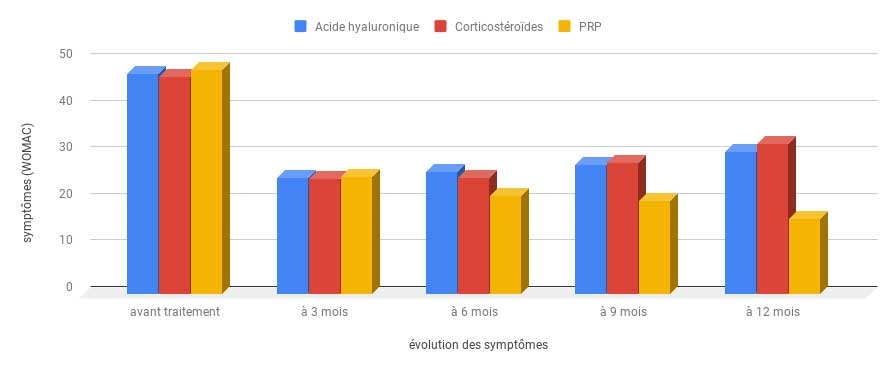
5 – Injections de PRP
Les injections de PRP permettent de ralentir la progression de la maladie, de diminuer la douleur et l’inflammation et d’améliorer la mobilité et la fonction.
A la différence des traitements par anti-inflammatoires non stéroïdiens ou des injections intra-articulaire de corticoïdes, elle est dépourvue d’effets indésirables .
Des études récentes (1) ont prouvé que les injections de PRP sont plus efficaces que les injections d’acide hyaluronique dans l’arthrose du genou.
Le PRP est un traitement efficace, particulièrement dans les stades précoce de l’arthrose (grade 2 ou 3). Les résultats peuvent être améliorés et maintenus par la répétition annuelle d’injections.
Le PRP favorise la prolifération des cellules souches qui se spécialisent en cartilage et en tissu osseux. Le geste peut être associé à une intervention chirurgicale sous arthroscopie pour préparer l’articulation et permettre aux cellules souches de proliférer à l’intérieur de la zone atteinte.
D’autres études ont également démontré que le PRP permet une augmentation de la production naturelle d’acide hyaluronique à l’intérieur de l’articulation arthrosique.
Un injection de PRP ne peut que stimuler des tissus encore présents : dans les cas plus graves (arthrose de grade 4) ou l’os est exposé suite à la disparition du cartilage, l’injection de PRP perd alors en efficacité. Elle permet néanmoins par son effet anti-inflammatoire un soulagement transitoire.
1 – Seyed Ahmad Raeissadat, Seyed Mansoor Rayegani, Hossein Hassanabadi, Mohammad Fathi, Elham Ghorbani, Marzieh Babaee and Kamran Azma.
Knee Osteoarthritis Injection Choices: Platelet-Rich Plasma (PRP) Versus Hyaluronic Acid (A one-year randomized clinical trial).
Clinical Medicine Insights: Arthritis and Musculoskeletal Disorders 2015: 8: 1-8.
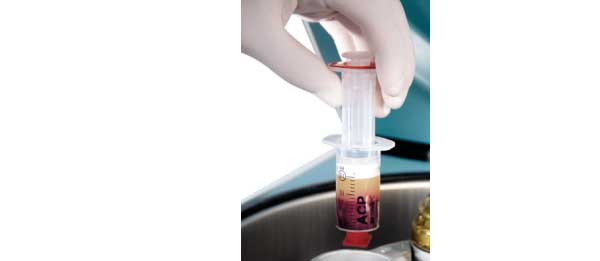
Nouveau : Une étude scientifique récente a montré la supériorité du PRP (Plasma Riche en Plaquettes) comparé à l’acide hyaluronique et les corticoïdes dans l’arthrose du genou.
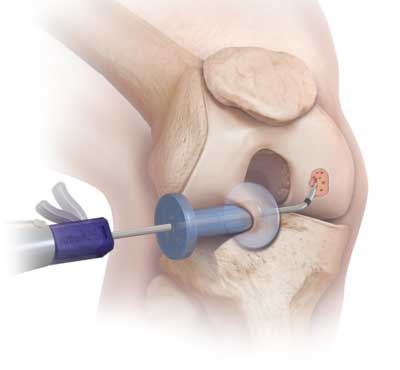
5 – Viscospplémentation par gel à base d’acide hyaluronique
Le traitement par viscosupplémentation consiste à injecter dans l’articulation un gel à base d’acide hyaluronique, qui permet de restaurer les propriétés du liquide synovial du sujet jeune et de recréer sa fonction d’amortissement des chocs.
L’acide hyaluronique possède également un effet anti-inflammatoire et antalgique très intéressant pour diminuer les phénomènes douloureux de l’arthrose.
De nombreux produits avec des caractéristiques et un coût différents sont actuellement disponibles sur le marché, comme Arthrum ® ou Synvisc One ®.
Les études scientifiques ont montré une meilleure efficacité pour le gel d’acide hyaluronique de haut poids moléculaire.
La viscospplémentation par gel à base d’acide hyaluronique pour soulager la raideur et les douleurs articulaires chroniques de l’arthrose.
La viscosupplémentation d’acide hyaluronique est particulièrement efficace dans les arthroses légères à modérées. Son bénéfice est moindre dans les cas d’arthrose sévère.
Quels sont les bénéfices à attendre d’une viscosupplémentation d’acide hyaluronique ?
L’acide hyaluronique permet:
- de diminuer les douleurs dans les mouvements
- d’améliorer la mobilité articulaire
- de diminuer la prise d’antalgiques
- de réduire la prise d’anti-inflammatoires
- de retarder de plusieurs années la pose d’une prothèse.
L’injection d’acide hyaluronique ne permet pas de guérir les lésions de l’arthrose, mais elle peut ralentir son évolution, voire réactiver la fabrication d’acide hyaluronique par l’articulation elle-même.
La viscosupplémentation est particulièrement pertinente dans l’arthrose du genou ou gonarthrose, particulièrement dans les arthroses débutantes qui ne justifient pas un traitement chirurgical.
Le gel à base d’acide hyaluronique ne pénètre pas dans la circulation sanguine et n’a donc aucun effet secondaire nocif sur l’organisme.
C’est une technique utilisée depuis plus de 30 ans sans événement indésirable majeur rapporté.
Des injections supplémentaires peuvent être pratiquées sans inconvénients lorsque le bénéfice clinique diminue avec le temps.
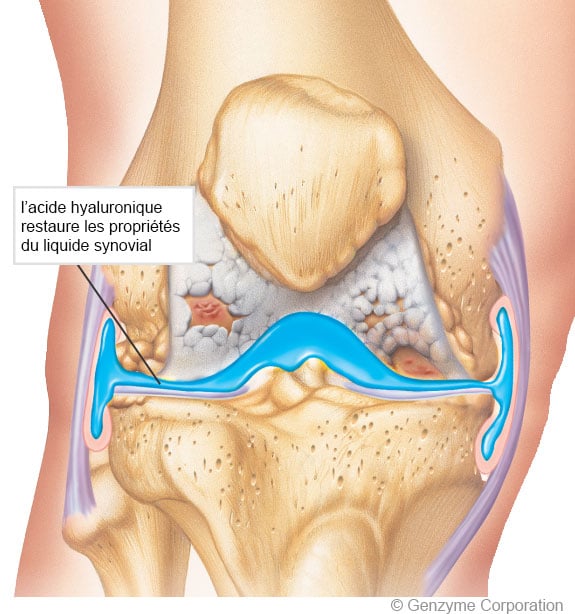
© image Genzyme
6 – Les infiltrations de corticoïdes
L’infiltration consiste à injecter un produit anti-inflammatoire à base de corticoïdes directement dans l’articulation.
On utilise des corticoïdes de synthèse comme DIPROSTENE (R) qui possèdent d’excellentes propriétés anti-inflammatoires et un effet retard.
Le produit est injecté au plus près de la région douloureuse et reste à son contact.
Les effets bénéfiques sont ressentis rapidement (de quelques heures à quelques jours).
Le médicament possède un effet retard et son action se prolonge de quelques semaines à plusieurs mois.
Des infiltrations supplémentaires peuvent être pratiquées sans inconvénients lorsque le bénéfice clinique diminue avec le temps, mais il est recommandé de ne pas dépasser trois infiltrations par an et par articulation.
Il s’agit d’un traitement de courte durée avec des doses de corticoïdes minimes.
Le médicament est injecté localement dans une articulation et il a un passage dans le sang très faible, avec de très rares effets secondaires.
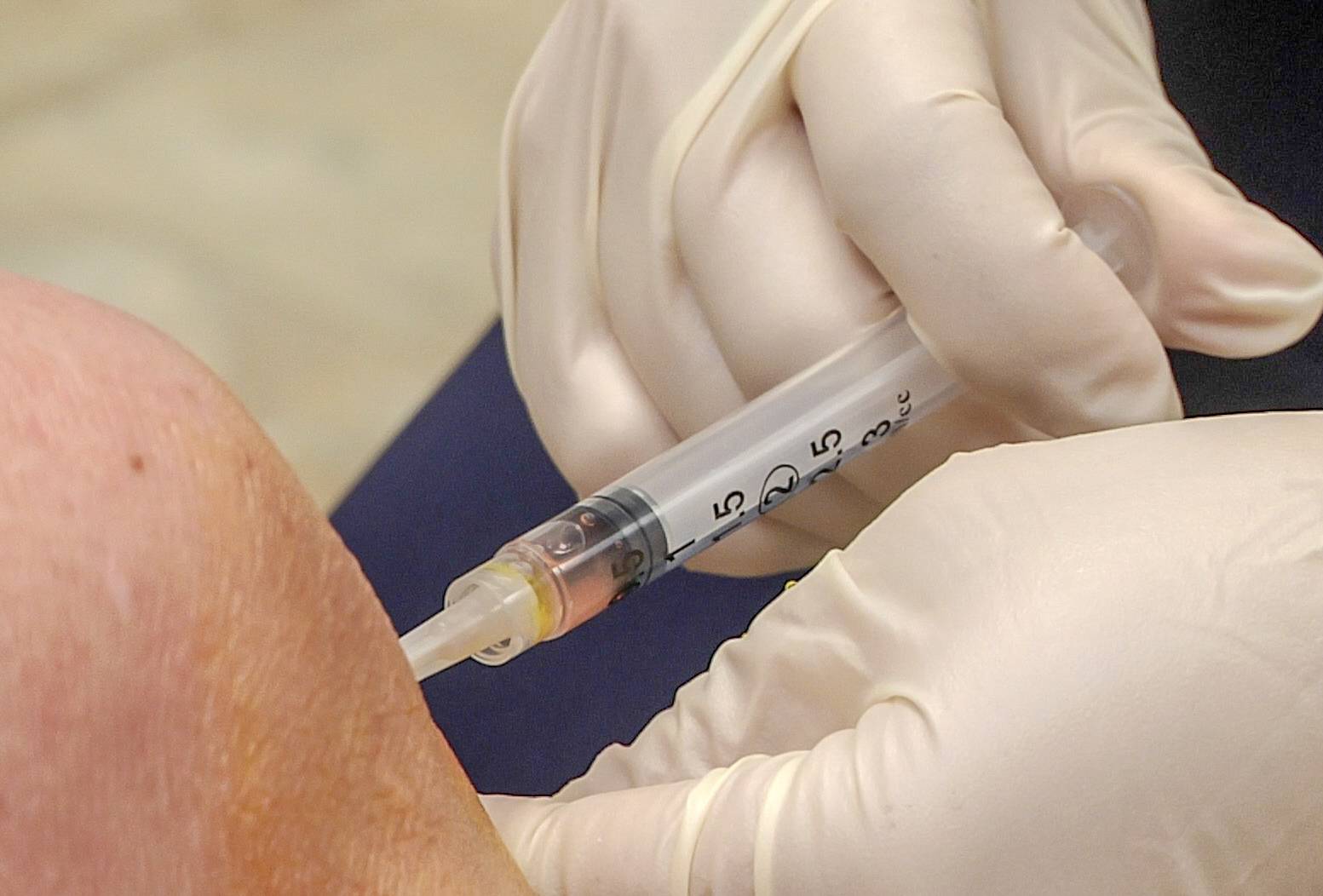
Alice Pien, MD, CC BY-SA 4.0, via Wikimedia Commons
Les traitements chirurgicaux de l’arthrose
Arthroscopie
Le chirurgien nettoie l’intérieur de l’articulation et retire les débris ostéo-cartilagineux.
L’opération d’arthroscopie permet de soulager la douleur et d’améliorer la fonction, mais elle n’élimine pas l’arthrose.
Ce nettoyage articulaire peut être proposé en cas d’échec du traitement médical. Son efficacité est transitoire.
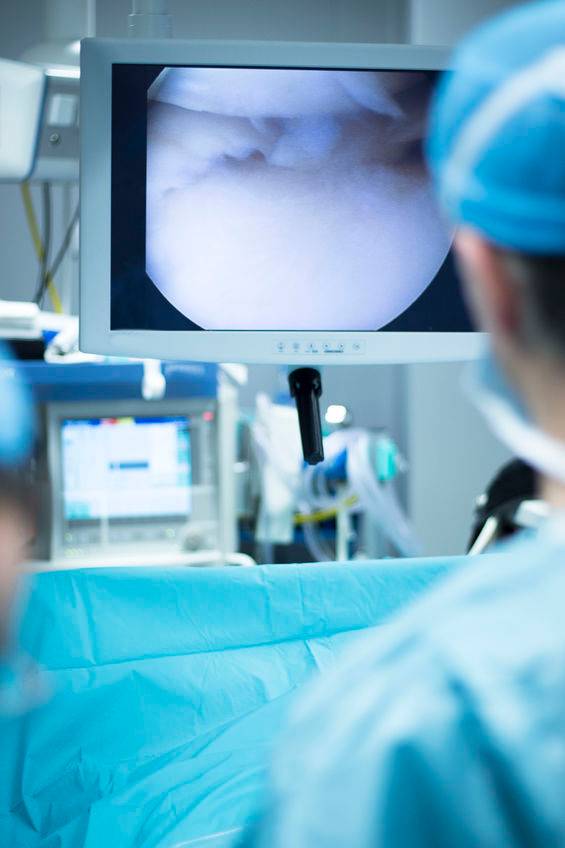
Droit d’auteur: edwardolive / 123RF Banque d’images
Microfractures ou perforations de Pridie
En cas de perte de substance limitée, il est possible de perforer l’os pour le faire saigner et permettre l’apparition d’un fibrocartilage dont les propriétés mécaniques sont proches de celles du cartilage. Cette intervention, microfractures ou perforations de Pridie est réalisable sous arthroscopie.
Mosaïcplastie
Le principe de la mosaïcplastie est de combler les lésions avec une greffe du propre cartilage du patient.
Le greffon est prélevé sur une zone saine avec la partie osseuse correspondante sous forme d’un petit cylindre.
Ce cylindre est ensuite greffé pour combler la perte de substance. L’opération est le plus souvent réalisable sous arthroscopie.
Ostéotomie tibiale de valgisation
Une ostéotomie tibiale de valgisation sur mesure permet de réaxer le genou par une coupe du tibia (ostéotomie) afin de mieux répartir les contraintes, ralentir l’évolution de l’arthrose et soulager la douleur.
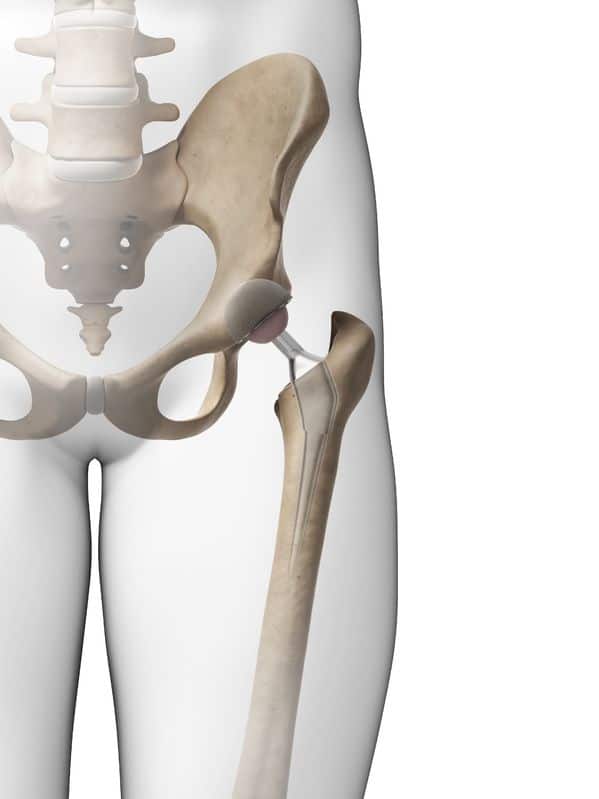
Arthroplastie (prothèse articulaire)
Dans les cas d’arthrose avancée, le chirurgien peut remplacer l’articulation par une prothèse (arthroplastie).
On parle de prothèse totale lorsque l’on remplace la totalité de l’articulation :
prothèse totale de hanche (PTH), prothèse totale de genou (PTG), prothèse totale d’épaule (PTE)
ou de prothèse partielle lorsque seule la partie endommagée est remplacée.
pour le genou, on parle de prothèse unicompartimentale de genou (PUC), lorsque l’on remplace uniquement le côté interne ou le côté externe.
Les prothèses sont fabriquées dans de matériaux très résistants et elles ont une durée de vie de plus en plus longue.
Il faut cependant parfois les remplacer à la suite d’un descellement ou d’un traumatisme (luxation ou fracture) ou d’une infection.
Il s’agit le plus souvent de reprise de prothèse de hanche ou de reprise de prothèse du genou.
Droit d’auteur: eraxion / 123RF Banque d’images
Les traitements chirurgicaux de l’arthrose de l’épaule (Omarthrose)
Arthroscopie de l’épaule
Le chirurgien nettoie l’intérieur de l’articulation et retire les becs osseux et les parties du cartilage abîmées. L’opération permet de soulager la douleur et d’améliorer la fonction, mais elle n’élimine pas l’arthrose.
Arthroplastie d’épaule ou prothèse d’épaule
Une prothèse d’épaule est indiquée dans les cas d’arthrose avancée dans l’articulation gléno-humérale. La tête de l’humérus est remplacée par un implant de forme sphérique et la glène par un implant en forme de « bol ».
Dans les prothèses inversées, la tête de l’humérus reçoit un implant de forme concave tandis que la l’implant sphérique est fixé sur la glène de l’omoplate.
Résection de l’articulation acromio-claviculaire
Dans les cas d’arthrose sévère, on supprime la zone de contact entre omoplate et clavicule en retirant une petite partie de l’os à l’extrémité de la clavicule.
L’espace vide sera progressivement comblé par du tissu cicatriciel.
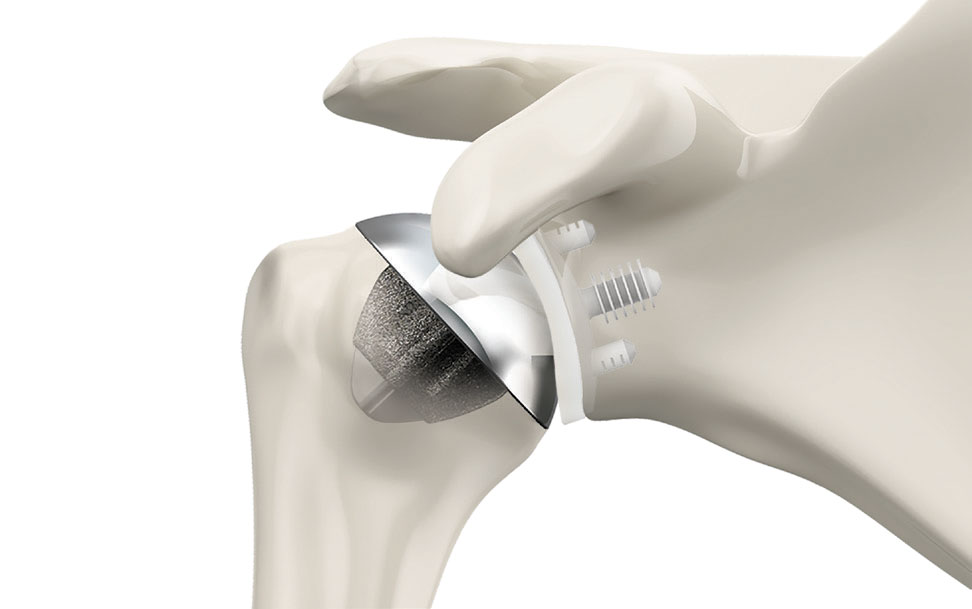
système de prothèse d’épaule SIMPLICITI™ TORNIER
Les traitements chirurgicaux de l’arthrose du genou, ou gonarthrose
La gonarthrose primitive est une maladie microtraumatique résultant d’une destruction progressive du cartilage et de l’os sous-chondral associée à des phénomènes de reconstruction et de réparation.
La gonarthrose secondaire est favorisée par les troubles statiques (genu varum avec gonarthrose interne ou genu valgum avec gonarthrose externe). Les traumatismes (rupture du ligament croisé antérieur, lésions méniscales), les méniscectomies, la pratique intensive du sport, les infections et les troubles métaboliques (obésité) sont des facteurs prédisposants.
L’arthrose peut être localisée à une partie de l’articulation : arthrose fémoro-patellaire (entre le fémur et la rotule ou patella) ou arthrose fémoro-tibiale, (entre le fémur et le tibia). Elle peut être limitée à un seul côté : arthrose unicompartimentale, affectant soit le compartiment externe soit le compartiment interne.
On peut dans certains cas réparer chirurgicalement le cartilage :
- microfractures ou perforations de Pridie
- mosaïcplastie (autogreffe de cartilage) si les lésions ne sont pas trop étendues et si l’on peut prélever suffisamment de cartilage sain.
L’ostéotomie (réaxation de la jambe)
Lorsque l’arthrose est localisée uniquement dans la partie interne du genou, elle peut être liée à une anomalie de l’axe du membre inférieur (genu varum, « jambes arquées ») responsable d’une mauvaise répartition du poids du corps qui s’applique plus sur le côté interne du genou, en accélérant l’usure.
Une ostéotomie tibiale de valgisation est une opération qui consiste à réaxer le genou par une coupe du tibia (ostéotomie) afin de mieux répartir les contraintes, ralentir l’évolution de l’arthrose et soulager la douleur.
Les prothèses de genou
Il est également possible de remplacer l’articulation détruite par une prothèse unicompartimentale (PUG) ou une prothèse totale de genou personnalisée (PTG)
Les traitements chirurgicaux de l’arthrose de la hanche ou coxarthrose
La coxarthrose est la dégénérescence par fissuration et fragmentation du cartilage de l’articulation coxo-fémorale.
La coxarthrose se traduit, dans les formes habituelles, par un pincement focal de l’interligne articulaire dans une zone d’hyperpression. Il s’agit de la maladie la plus fréquente au niveau de la hanche. Elle est bilatérale dans 40% des cas.
Il existe des coxarthroses primitives (sans cause décelable) et les coxarthroses secondaires (le plus souvent sur une hanche déjà pathologique dite dysplasique).
La douleur est le principal signe. Elle est le plus souvent localisée au niveau inguinal. Elle peut irradier au niveau du genou. Elle est de type mécanique avec un « dérouillage matinal », la mise en charge de l’articulation debout et à la marche déclenche et augmente la douleur. Le passage de la position assise à la position debout réveille la douleur.
Lorsque le traitement médical n’est plus efficace, on peut dans certains cas réparer chirurgicalement le cartilage.
Il est également possible de remplacer l’articulation détruite par une prothèse totale de hanche.
Les implants prothétiques ont une durée de vie de l’ordre d’une vingtaine d’années et il est parfois nécessaire de les réparer ou de les remplacer : c’est une opération de reprise de prothèse de hanche.
Les traitements chirurgicaux de l’arthrose de l’épaule ou omarthrose
L’arthrose de l’épaule, ou omarthrose, correspond à l’usure du cartilage et détruit plus ou moins vite l’articulation. Cette destruction peut toucher une partie ou la totalité de l’articulation (tête de l’humérus et glène). Cette dégradation de l’articulation s’accompagne de douleurs et d’une perte des mobilités (enraidissement). Elle peut s’accompagner d’une usure voire d’une rupture complète des tendons de la coiffe des rotateurs de l’épaule.
Lorsque le traitement médical n’est plus efficace (médicaments, rééducation et infiltrations), la chirurgie est alors la solution recommandée.
L’opération consiste à remplacer le cartilage usé de l’articulation par une prothèse partielle (humérale) ou totale d’épaule. En fonction de l’état des tendons, on utilise une prothèse anatomique, qui reproduit le fonctionnement d’une épaule normale ou une prothèse d’épaule inversée (PTEI) ou on inverse les pièces pour remplacer les tendons abîmés.
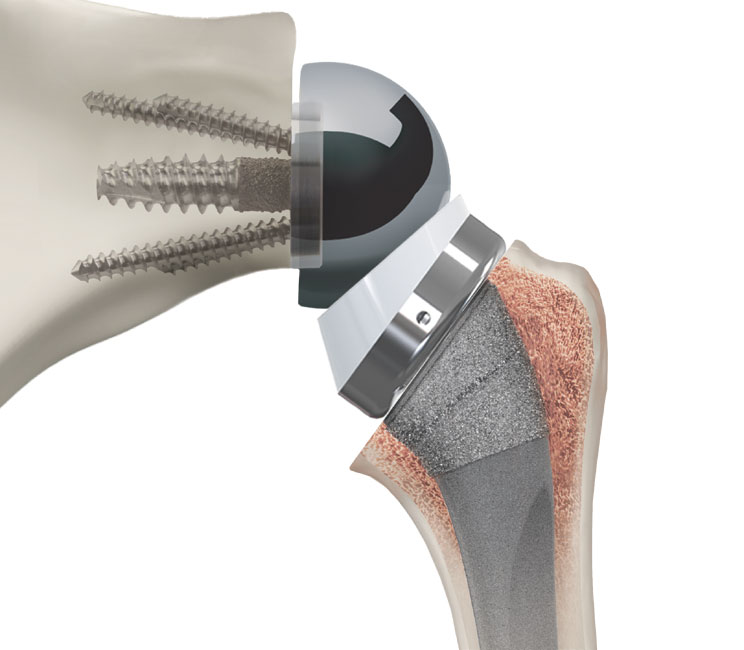
Quand opérer ?
La décision de recourir à une intervention chirurgicale sur une articulation endommagée par l’arthrose doit prendre en compte plusieurs facteurs qui sont à discuter avec le patient :
- Compte-tenu de la durée de vie probable de la prothèse et la difficulté de son remplacement, il convient d’éviter autant que possible d’opérer un patient jeune.
- A l’inverse, trop tarder pour opérer peut conduire à une dégradation de l’articulation qui nécessitera une opération plus complexe avec des résultats moins satisfaisants.
- Un âge trop avancé ou des problèmes de santé peuvent également constituer une contre-indication chirurgicale ou anesthésique.
- Pour un patient jeune, retarder le moment de l’opération peut signifier de nombreuses années à vivre avec une articulation douloureuse et une limitation de ses activités physiques.
Les traitements de l’arthrose dans un futur proche
La thérapie cellulaire par injection de cellules souches
La thérapie cellulaire utilise des cellules-souches prélevées dans la moelle osseuse ou par liposuccion dans le tissu graisseux du patient (cellules souches adipocytaires).
Ces cellules-souches mésenchymateuses sont dites multipotentes, car elles peuvent se transformer en os (ostéoblaste) au contact de l’os, ou en cartilage (chondrocyte) au contact du cartilage.
Elles sont souvent associées à une matrice réalisée avec différents bio-matériaux qui est insérée dans l’articulation et sert à guider et stimuler la repousse des tissus lésés.
Ces techniques permettent une véritable régénération du cartilage et de l’os détruits par la maladie arthrosique.
Les cellules-souches ont également effet anti-inflammatoire car elles libèrent de nombreuses substances qui ont une action positive sur les mécanismes inflammatoires de l’arthrose.
Ces thérapies cellulaire sont encore au stade de la recherche, mais les premiers résultats sont très prometteurs.
De nouveaux médicaments avec des molécules « anti NGF » pour soulager la douleurs de l’arthrose
Les NGF (« nerve growth factor ») sont des substances qui jouent un rôle dans la transmission de la douleur par les nerfs.
De nouveaux médicaments avec des molécules « anti NGF » devraient prochainement être disponibles pour soulager la douleurs de l’arthrose.
La molécule RCGD 423 pour freiner le développement de l’arthrose débutante
Cette molécule baptisée « Regulator of Cartilage Growth and Differentiation » ou « régulateur de la croissance du cartilage et de sa différenciation », par une équipe de chercheurs américains est plus connue comme RCGD 423.
La molécule RCGD 423 permettrait à la fois de réduire la destruction du cartilage en inhibant les signaux de l’inflammation et stimuler la régénération du cartilage.
Les futurs médicaments basés sur cette molécule RCGD 423 pourraient freiner le développement de l’arthrose débutante chez les patients les plus jeunes.
Auteur : Dr Philippe Loriaut, Chirurgien Orthopédiste – chirurgie arthroscopique – pathologies du sport – spécialiste de l’arthrose – chirurgie mini-invasive et percutanée.