Les blessures liées à la pratique du football
Blessures du membre supérieur
Épaule
Les blessures de l’épaule peuvent concerner l’ensemble des joueurs de football. Elles sont néanmoins plus fréquentes chez le gardien de but.
A l’occasion d’une chute, le footballeur peut avoir une contusion de l’épaule mais aussi une disjonction acromio-claviculaire, une fracture de la clavicule ou une luxation de l’épaule. Dans ce dernier cas, la luxation doit être prouvée par une radiographie avant d’être remise en place.

José Goulão from Lisbon, Portugal, CC BY-SA 2.0, via Wikimedia Commons
Fracture de clavicule
La fracture de clavicule est fréquente après une chute lors d’un match de football. Il s’agit le plus souvent d’une chute directe sur le moignon de l’épaule.
La fracture touche le plus souvent le milieu de la clavicule (tiers moyen) mais aussi sa partie la plus latérale (quart externe) proche de l’articulation acromio-claviculaire.
L’examen clinique réalisé par un médecin traumatologue révèle une déformation de l’épaule et une douleur à la palpation de la fracture. Des radiographies sont réalisées pour confirmer le diagnostic et préciser le type de fracture. Il faut également rechercher des lésions associées (fracture de l’omoplate, lésions de la coiffe, lésions du bourrelet de la glène de l’omoplate) et au moindre doute réaliser un arthroscanner ou une IRM.
Le traitement des fractures du tiers moyen de la clavicule est en général orthopédique avec une immobilisation de 6 semaines, temps moyen nécessaire pour la consolidation de la fracture. Une opération peut être nécessaire en cas de fracture très déplacée ou compliquée de problèmes vasculaires ou neurologiques.
Les fractures du quart externe de la clavicule doivent faire l’objet d’une opération lorsqu’elles sont déplacées. L’absence de traitement approprié conduit souvent à l’absence de consolidation osseuse (pseudarthrose) et à des séquelles à type de douleur et de gêne à la mobilisation de l’épaule. Votre chirurgien réalisera l’opération de façon mini-invasive sous arthroscopie. La technique est identique à celle du traitement chirurgical des entorses ou disjonctions acromio-claviculaires.
En savoir plus sur le traitement arthroscopique des fractures du quart externe de la clavicule.
Entorse ou disjonction acromio-claviculaire
La disjonction (ou luxation) acromio-claviculaire correspond à une perte de contact entre les surfaces articulaires de l’acromion et de la clavicule. Ce traumatisme survient lors d’une chute directe sur le moignon de l’épaule en particulier chez le gardien de but. Les ligaments acromio-claviculaires et coraco-claviculaires peuvent être distendus ou rompus selon le stade de l’entorse.
Sans ligaments pour stabiliser l’articulation, la clavicule remonte et forme une bosse appelée « touche de piano ».
Il est possible de traiter cette disjonction par une simple immobilisation dans les cas où la clavicule est peu ou pas ascensionnée (déplacée vers le haut).
Lorsque la clavicule est très ascensionnée, il est plutôt recommandé d’opérer pour remettre la clavicule en face de l’acromion.
En effet, les ligaments peuvent ne pas cicatriser correctement lorsque la clavicule n’est pas à sa place. Ceci peut engendrer des douleurs chroniques et une gêne de l’épaule lors de certains gestes de la vie quotidienne ou sportive.
En savoir plus sur le traitement arthroscopique des disjonctions acromio-claviculaires.
Luxations et instabilité de l’épaule
Les joueurs de football peuvent présenter suite à un traumatisme, une instabilité de l’épaule, c’est-à-dire des luxations (déboîtements) répétées de l’épaule. Cette instabilité peut aussi se manifester par des subluxations (micro-déboîtements répétés) qui peuvent être associées à des douleurs de l’épaule.
Le symptôme principal de l’instabilité de l’épaule est l’appréhension, c’est-à-dire une peur de se luxer l’épaule dans les gestes de la vie quotidienne mais aussi dans les activités professionnelles et sportives.
La répétition des luxations peut détruire l’articulation et être responsable de lésions associées (lésions nerveuses ou vasculaires, arthrose, rupture de tendons de la coiffe).
L’instabilité de l’épaule peut faire l’objet d’un traitement conservateur avec rééducation ou d’un traitement chirurgical. La stratégie thérapeutique est définie en fonction du caractère traumatique ou atraumatique de l’instabilité, de la présence d’une hyperlaxité des ligaments, de l’âge, du nombre d’épisodes de luxation, de l’activité professionnelle et du type et niveau sportif du patient et de la présence de lésions associées.
En savoir plus sur le traitement de l’instabilité de l’épaule.
Coude et poignet
Les traumatismes du coude chez le footballeur sont variables allant de la simple entorse à la luxation ou fracture.
Au niveau du poignet, il s’agit le plus souvent de réception de chutes à l’origine de lésions ligamentaires dont il faudra faire le bilan précis. Il ne faudra pas passer à côté d’une fracture du scaphoïde ou d’une lésion ligamentaire grave.
Chez l’adulte, les fractures prédominent alors que les luxations sont plus fréquentes chez les jeunes.
Fracture du scaphoïde
Le scaphoïde est un os de la première rangée du carpe (au niveau du poignet).
La fracture du scaphoïde est relativement fréquente chez le gardien de but car celui-ci peut se rattraper avec la main lors d’un arrêt de but.
Une douleur persistante du poignet après un tel traumatisme associé à un gonflement de la face latérale du poignet doivent faire évoquer le diagnostic de fracture du scaphoïde.
Un examen clinique par un spécialiste est indispensable pour confirmer le diagnostic. Des radiographies spécifiques du poignet seront réalisées ainsi qu’une IRM au moindre doute.
Les fractures non déplacées sont le plus souvent traitées par un plâtre immobilisant le poignet. La durée d’immobilisation est variable en fonction du type de fracture. Certains types de fractures non déplacées nécessitent tout de même une opération à cause du risque d’altération de la vascularisation de l’os scaphoïde.
La chirurgie est aussi la règle pour les fractures déplacées. L’opération consiste le plus souvent à réaliser un vissage percutané (mini-invasif) de l’os fracturé. Une chirurgie réalisée avec une plus grande incision peut être nécessaire.
Le niveau sportif (joueur professionnel) intervient également dans le choix du traitement afin de permettre une récupération rapide.
La fracture du scaphoïde peut être responsable de complications. Les principales sont l’absence de consolidation de l’os malgré le traitement (pseudarthrose) et la nécrose de l’os (destruction de l’os à cause de l’atteinte de sa vascularisation lors du traumatisme). La principale séquelle à redouter est l’apparition de douleurs chroniques en rapport avec une arthrose prématurée du poignet.
Blessures des doigts
Les blessures des doigts sont très fréquentes chez les gardiens de but. Il s’agit fréquemment d’entorses mais aussi de fractures.
Il est indispensable de réaliser un bilan radiographique et au moindre doute un complément d’imagerie (échographie ou IRM)
Ces lésions, si elles sont négligées peuvent engendrer des instabilités (en particulier du pouce) ou des raideurs séquellaires.
Le traitement le plus fréquent est l’immobilisation par syndactylie (immobilisation du doigt traumatisé avec le doigt valide qui l’entoure)
Le doigt peut rester coincé dans le filet ce qui peut être entraîner un « ring finger » (c’est -à-dire une plaie par arrachement du doigt). Il s’agit d’une
blessure grave qui nécessite une opération urgente. Il est nécessaire d’ôter les bijoux (bague, alliance) et de porter des gants de qualité pour prévenir ce
type de blessure.
Blessures du membre inférieur
Blessures musculaires
Dans la pratique du football, les blessures musculaires sont très fréquentes. Elles constituent 25% des accidents chez les footballeurs de haut niveau.
La blessure musculaire la plus fréquente est le claquage des ischio-jambiers (groupe musculaire situé à l’arrière de la cuisse).
Le plus souvent, ces claquages surviennent lors des courses ou des accélérations, sans qu’il y ait de choc ni même de contact avec d’autres joueurs.
Les symptômes varient selon la gravité de la blessure : il peut s’agir d’une déchirure, ou d’une rupture partielle ou complète du muscle. Une faiblesse musculaire ou une ancienne blessure mal guérie peut favoriser l’apparition d’une blessure des ischio-jambiers.
Les principaux symptômes sont : une sensation de claquage, une douleur, un gonflement et/ ou une ecchymose à l’arrière de la cuisse, des difficultés pour marcher et plier le genou.
Un hématome peut également se développer. L’échographie ou l’IRM permettent de confirmer le diagnostic en cas de doute.
Les premiers soins consistent en la mise au repos et l’application de froid.
Un programme de préparation physique adapté permet de prévenir ces lésions.
Douleurs de rotule (ou syndrome fémoro-patellaire douloureux)
Ces douleurs antérieures de genou appelées « syndrome fémoro-patellaire » sont assez fréquentes au football. Elles sont liées à un déséquilibre des forces musculaires appliquées sur la rotule. Ces douleurs de rotule peuvent être associées à des sensation de frottements ou des crépitations.
Le traitement du « syndrome fémoro-patellaire douloureux est essentiellement médical avec une rééducation axée sur l’enseignement d’exercices que le sportif pourra réaliser lui même.
Il faudra éviter les exercices en semi-flexion de genou pendant la période douloureuse.
Instabilité de rotule
L’instabilité de la rotule est liée au fait que la rotule ne s’engage pas correctement dans la trochlée du fémur et qu’elle s’échappe en dehors : c’est la luxation externe de rotule. La luxation traumatique de la rotule implique une rupture de l’aileron interne rotulien ou ligament fémoro-patellaire médial (MPFL).
Pour en savoir plus sur la prise en charge de l’instabilité de rotule…
Rupture du ligament croisé antérieur
Les traumatismes ligamentaires du genou sont fréquents au Football en particulier la rupture du ligament croisé antérieur. La rupture du ligament croisé
antérieur survient plus précocement lorsque le niveau s’élève. Elle survient le plus souvent sans contact, à l’occasion d’une impulsion ou d’un arrêt brutal
avec changement de direction.
Cette blessure concerne tous les postes, du gardien à l’attaquant.
Par ailleurs comme pour d’autre sports à risque (Handball, Basketball), le risque est 4 fois supérieur chez les femmes par rapport aux hommes.
Sur le terrain, il faut glacer et mettre en place une immobilisation du genou par une attelle avec l’utilisation de cannes.
Le sportif doit bénéficier d’un examen rapide par un spécialiste qui confirmera le diagnostic par l’examen clinique et des examens radiologiques (IRM).
La prise en charge est généralement chirurgicale dans cette population sportive.
Pour en savoir plus sur la prise en chirurgicale de la rupture du ligament croisé antérieur…
A LIRE AUSSI :
Peut-on rejouer au football après une rupture du ligament croisé antérieur ?
Avec les nouvelles techniques chirurgicales, la rupture du ligament croisé antérieur n’est plus la fin de la carrière d’un footballeur […]
Lire l’article : Coupe du monde de football : rejouer après une rupture du LCA ?
Les tendinites rotuliennes de type »jumper knee » (genou du sauteur) sont fréquentes dans la pratique du football. Elles concernent surtout les milieux de terrain et les attaquants. Le traitement est avant tout médical avec physiothérapie et programmes de renforcement excentrique.
Il est également possible de réaliser des injections de PRP (Plasma Riche en Plaquettes). L’injection est préparée à partir d’un prélèvement de votre sang, qui est ensuite centrifugé afin de ne garder que des éléments qui favorisent la cicatrisation de votre tendon.
En dernier recours, une opération pourra vous être proposée.
La prévention de ces tendinites consiste à réaliser des exercices d’étirements de toute la chaîne musculo-tendineuse.
Ces tendinites prédisposent à des rupture complètes traumatiques. Un traitement chirurgical est alors indispensable afin de suturer le tendon rotulien ou quadricipital.
Les tendinites d’Achille sont un peu moins fréquentes que la localisation rotulienne au Football. Elles sont également en rapport avec les sauts répétés et les séances de renforcements musculaires intensifs.
Le traitement est avant tout médical avec physiothérapie et programmes de renforcement excentrique.
Il est également possible de réaliser des injections de PRP (Plasma Riche en Plaquettes). L’injection est préparée à partir d’un prélèvement de votre sang, qui est ensuite centrifugé afin de ne garder que des éléments qui favorisent la cicatrisation de votre tendon.
En dernier recours, une opération pourra vous être proposée.
La prévention de ces tendinites consiste à réaliser des exercices d’étirements de toute la chaîne musculo-tendineuse.
Rupture traumatique du tendon d’Achille
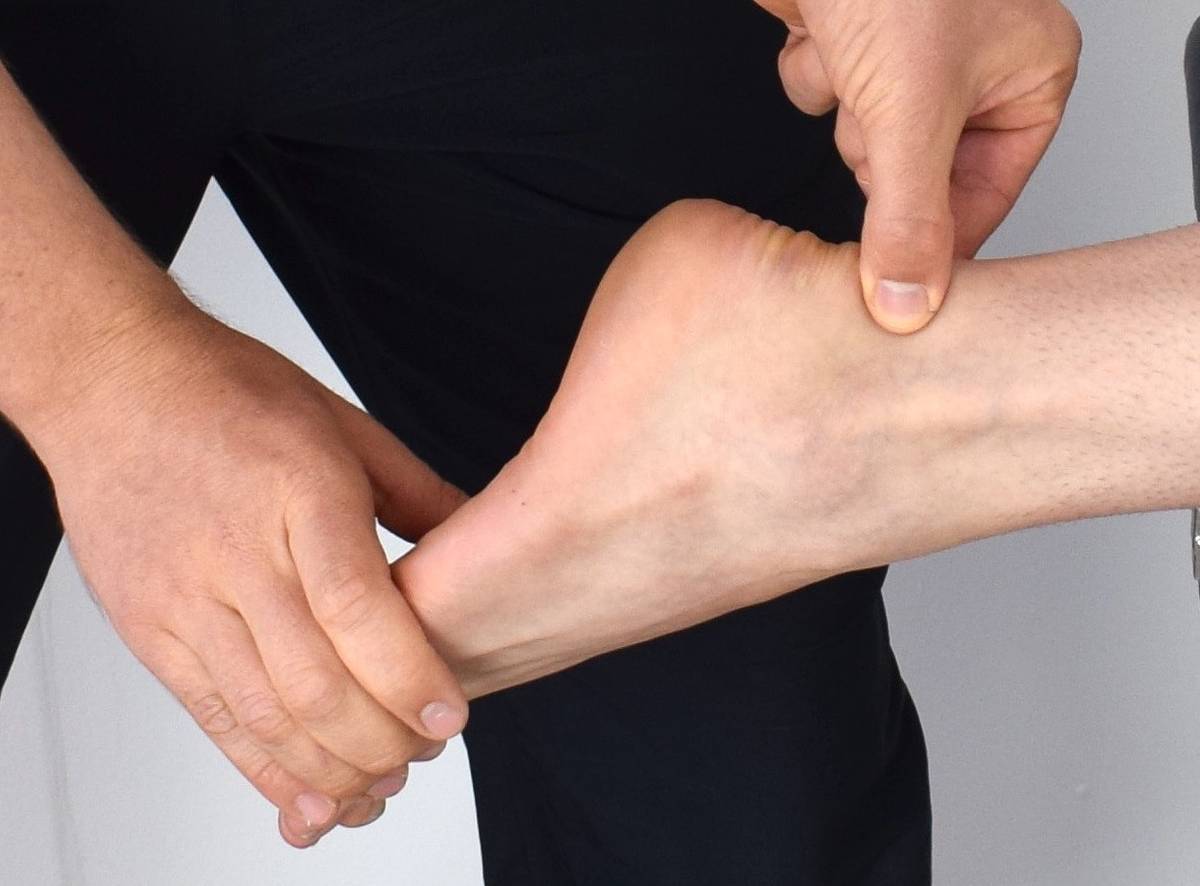
Image par mrdjrlawrence de Pixabay
Les tendinites d’Achille prédisposent à des ruptures complètes traumatiques du tendon d’Achille. Un traitement chirurgical est alors indispensable afin de suturer le tendon d’Achille. La reprise se fait en général vers le 6ème mois.
Entorse de cheville
L’entorse du plan latéral de la cheville est une blessure très fréquente au football. Elle est deux fois plus fréquente chez les hommes que chez les femmes.
Sa fréquence est plus importante chez les sportifs de niveau peu élevé (amateur, local).
Il peut s’agir d’une entorse bénigne (simple étirement ligamentaire) ou d’une entorse grave (rupture des ligaments). il existe d’autres formes d’entorses
plus rares mais qu’il ne faut pas méconnaître car elles nécessitent un traitement particulier.
Une entorse de la cheville peut être la conséquence d’un échauffement, d’un terrain de sport ou de chaussures inadaptés.
Sur le terrain, il faut arrêter immédiatement l’activité et appliquer le protocole G.R.E.C. (Glaçage Repos Elévation Contention). Une contention temporaire est mise en place afin de limiter la douleur et l’oedème (gonflement) de la cheville.
Une consultation médicale est indispensable. Il faut s’assurer qu’il n’y ait pas de fracture de la cheville associée en réalisant au moindre doute une radiographie.
Un traitement fonctionnel est proposé dans la majorité des cas. Il associe une immobilisation par une attelle semi-rigide ou une contention adhésive. La cheville doit être rééduquée précocement et la reprise de l’appui s’effectue en fonction de la douleur.
La rééducation comporte un renforcement des muscles fibulaires associé à des programmes de travail proprioceptif.
Une entorse de cheville mal soignée peut conduire à des séquelles en particulier l’installation d’une instabilité chronique de la cheville, la persistance de douleurs et de blocages chroniques entrant dans le cadre d’un conflit de cheville.
Fissure du tendon court fibulaire
Le tendon du muscle court fibulaire peut être le siège d’une fissuration responsable de douleurs en arrière et en dehors de la cheville. Ces douleurs apparaissent le plus souvent progressivement lors de la pratique du football. L’échographie et l’IRM permettent de confirmer le diagnostic. Le traitement est chirurgical.
Luxation des tendons fibulaires (ou péroniers)
Les tendons fibulaires (ou péroniers) sont situés derrière la malléole externe. Leur luxation en avant de la malléole se traduit par des douleurs, un gonflement et par une sensation de déplacement des tendons sous la peau. Il est nécessaire de réaliser une échographie afin de confirmer le diagnostic. Le traitement est chirurgical.
Fracture du 5ème métatarsien
Dans la pratique du Football, la fracture du 5ème métatarsien se produit lors d’un traumatisme avec un mécanisme semblable à une entorse de cheville. Le tackle mal réalisé est la première cause de blessure.
Il est nécessaire de réaliser des radiographies pour confirmer le diagnostic. Selon le type de fracture, le traitement peut être une immobilisation par une botte en plâtre ou la chirurgie.
Fractures de fatigue des os métatarsiens
Il s’agit d’une fracture survenant au niveau des os métatarsiens (en général le deuxième). C’est une fracture d’usure liée à des micro-traumatismes sportifs répétés au niveau des pieds lors de la course, les sauts et les changements d’appui. Le diagnostic est confirmé par l’IRM ou la scintigraphie osseuse.
Le traitement consiste en une mise au repos et un soulagement de l’appui jusqu’à consolidation de la fracture.
Fasciite ou aponévrosite plantaire (épine calcanéenne)
La fasciite plantaire ou aponévrosite plantaire est une pathologie fréquente dans le football. Cette pathologie est aussi appelée épine calcanéenne.
Elle se manifeste par des douleurs du talon (talalgies), d’apparition souvent progressive.
Le fascia ou aponévrose plantaire correspond à une membrane tendue entre l’os du talon (calcanéum) et les orteils. Cette aponévrose permet le maintien de la voûte plantaire.
La répétition de micro-traumatismes sur cette structure est responsable de fissures en particulier à proximité de son insertion sur le calcanéum.
Ces micro-déchirures à répétition sont responsables d’une inflammation et de l’épaississement de l’aponévrose plantaire ainsi que de l’apparition de calcifications formant l’épine calcanéenne.
Le traitement médical est généralement suffisant pour guérir l’aponévrite plantaire.
Il comprend dans un premier temps des étirements du fascia plantaire, des semelles orthopédiques et des anti-inflammatoires.
En cas d’insuffisance de ce traitement, des séances d’ondes de choc et/ou des infiltrations de corticoïdes peuvent être réalisées.
En cas d’échec du traitement médical, la chirurgie peut alors être proposée.
En savoir plus sur le traitement chirurgical de l’aponévrosite plantaire.
Prévention des blessures liées au football
Le niveau technique et physique du footballeur de haut niveau s’élève chaque année. Cela explique l’augmentation des blessures en particulier des lésions des ischio-jambiers et des ruptures du tendon d’Achille. Le rôle des préparateurs physiques et du staff médical est essentiel pour mieux prévenir ces accidents.
Lorsque la blessure est installée, le respect du temps de guérison est essentiel pour éviter toute rechute (récidive).
Il est également important de noter que le risque de blessure est plus important au delà d’une heure de match.
Le port de protège-tibias ainsi qu’un arbitrage strict permettent de réduire le risque de blessures souvent graves du membre inférieur.
Auteur : Dr Philippe Loriaut, Chirurgien Orthopédiste – chirurgie arthroscopique – pathologies du sport – spécialiste de l’arthrose – chirurgie mini-invasive et percutanée.


