Ligamentoplastie par réparation ou reconstruction du ligament croisé antérieur du genou sous arthroscopie
Rejoignez notre communauté le @LCA_rehab_club sur instagram pour retrouver plus d’informations sur la rééducation post-opératoire de la chirurgie du LCA pour vous apporter soutien, conseils et le partage d’expériences de nos patients.
Droit d’auteur: wavebreakmediamicro / 123RF Banque d’images
Il n’existe pas une mais plusieurs types de rupture du ligament croisé antérieur tout comme il n’y a pas qu’une seule façon d’opérer mais plusieurs techniques chirurgicales innovantes et mini-invasives.
La décision de se faire opérer et le choix de la technique chirurgicale dépend des attentes fonctionnelles du patient et de plusieurs critères techniques précis. Une prise en charge personnalisée est nécessaire auprès d’un chirurgien orthopédiste spécialisé.
Qu’est-ce qu’une rupture du ligament croisé antérieur ?
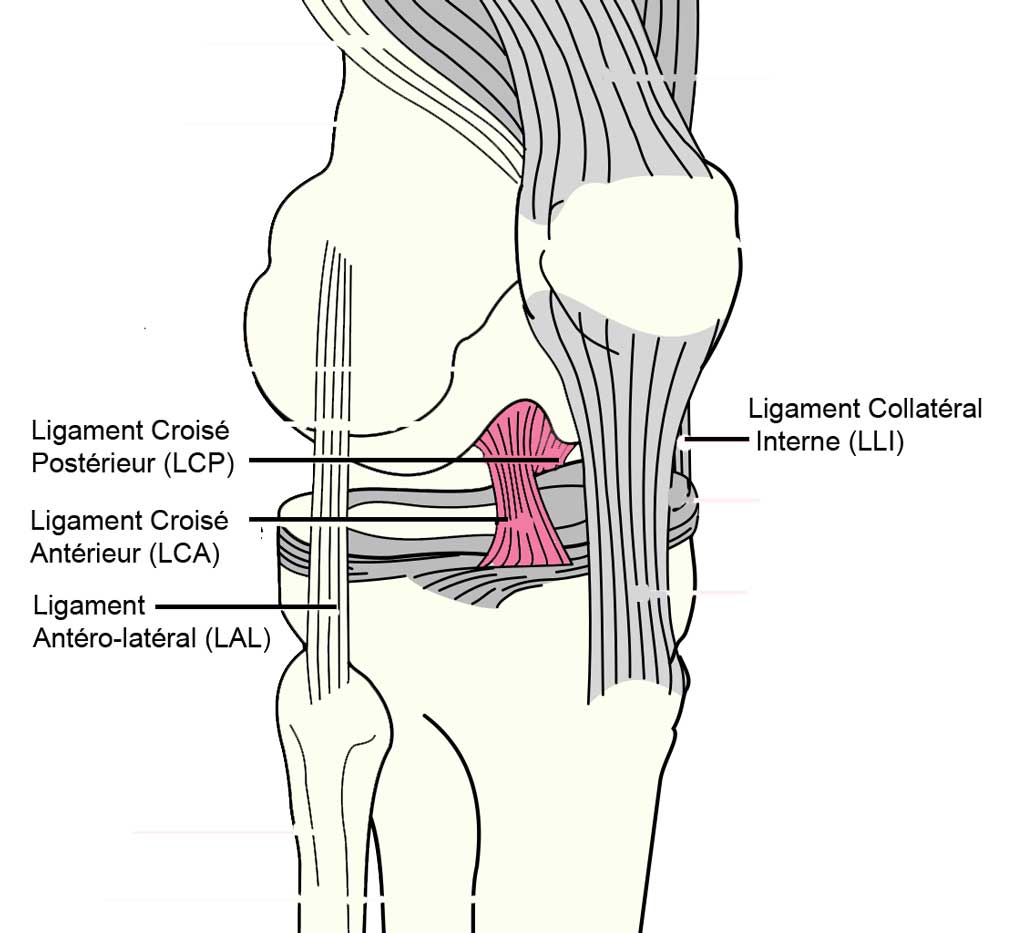
Le ligament croisé antérieur (LCA) est un ligament situé au centre de l’articulation du genou.
Il joue un rôle essentiel dans la stabilité du genou en particulier dans les mouvements de rotation du genou.
Le LCA s’oppose à la rotation interne du tibia par rapport au fémur et une rotation interne excessive peut entraîner une rupture du LCA.
La rupture du ligament croisé antérieur est une lésion fréquente au cours d’une entorse du genou.
Elle se produit le plus souvent lors d’un accident au ski ou lors d’un match de football ou de handball par exemple.
Lors d’un traumatisme, le LCA peut parfois être arraché au niveau de son point d’insertion sur le tibia (l’épine tibiale antérieure) en emportant un fragment osseux.
On peut alors pratiquer une réinsertion des épines tibiales sous arthroscopie.
Sans le ligament croisé antérieur, la stabilité du genou n’est plus assurée correctement et celui-ci devient instable et/ou douloureux .
La persistance de cette instabilité peut être responsable de l’apparition de lésions des ménisques et de l’usure prématurée du cartilage du genou conduisant à une arthrose précoce.
Une fois rompu, le ligament croisé antérieur ne peut pas cicatriser seul.
On pourra utiliser soit une technique chirurgicale de réparation du ligament croisé d’origine (dit natif) soit une technique de reconstruction du LCA grâce à une greffe de tendon prélevé sur le genou opéré.
Quels sont les symptômes d’une rupture du LCA ?
Que faire immédiatement après une rupture du LCA ?
Pour une rupture du LCA comme pour une simple entorse, il faut appliquer le protocole GREC.
G comme glaçage : refroidir la blessure le plus rapidement possible, pour éviter la formation d’un œdème et limiter le risque d’hématome.
R comme repos : mettre l’articulation au repos pour lui permettre de se réparer.
E comme élévation : si le membre inférieur est atteint, faciliter le retour veineux en le surélevant.
C comme contention et compression : pour limiter l’œdème et favoriser la circulation, tout en immobilisant l’articulation pour la maintenir au repos.
Avant l'opération
Quand consulter ?
La rupture du LCA en elle-même n'est pas une urgence, mais elle peut être associée à d'autres lésions potentiellement graves.
S'il est nécessaire d'opérer, certaines techniques chirurgicales de réparation ne sont réalisables que dans un délai très court de quelques semaines après la blessure.
Il est donc important de consulter au plus tôt.
Le diagnostic d'une rupture du LCA
Le diagnostic de rupture du ligament croisé antérieur repose d'abord sur des tests cliniques réalisés par le spécialiste.
Il s'agit notamment de la manœuvre de Lachman (Tiroir antérieur) et le Jerk-test (aussi appelé Pivot-shift ou ressaut rotatoire) .
Les examens d’imagerie et surtout l'IRM permettent de confirmer le diagnostic et de rechercher d’éventuelles lésions associées, en particulier une lésion des ménisques.
Les techniques d'imagerie récentes comme l’IRM cube 3D et l'IRM de diffusion sont des outils beaucoup plus fiables pour diagnostiquer les ruptures partielles ou totales du LCA et surtout définir leur localisation avec précision afin de prendre la meilleure décision thérapeutique.
Quand opérer ?
Une technique innovante, la réparation du LCA par réinsertion anatomique n'est réalisable que dans un délai très court de quelques semaines après la blessure.
Pour les autres techniques de reconstruction du LCA, il est préférable d'attendre quelques semaines avant d'opérer, le temps que la douleur et l'inflammation soient revenues à un niveau compatible avec les gestes chirurgicaux prévus.
Cette période sera mise à profit pour rétablir la mobilité du genou en extension et en flexion et maintenir ou restaurer la force musculaire (surtout celle du quadriceps qui risque de fondre très rapidement lorsqu'il n'est pas sollicité).
Cette rééducation pré-opératoire peut se faire avec des exercices simples d'auto-rééducation à effectuer à domicile ou de préférence avec un kinésithérapeute.
Ces exercices vous seront expliqués par votre kinésithérapeute et un protocole détaillé d'auto-rééducation vous sera remis.
Les différentes techniques chirurgicales pour la réparation ou reconstruction du ligament croisé antérieur
Quelle(s) technique(s) choisir ?
Votre chirurgien va tenir compte de multiples critères pour proposer à chaque patient la technique la plus adaptée à son cas :
- l'état du genou blessé
- le type de rupture et le niveau de rupture du ligament croisé
- les lésions associées
- le temps écoulé depuis le traumatisme
- l'âge et la condition physique
- les sports pratiqués (en ligne, pivot, pivot-contact)
- le niveau de pratique sportive (loisir occasionnel, loisir régulier, compétition, professionnel)
- les projets du patient et ses attentes en termes d'activités et de mobilité après l'opération
Il discutera avec le patient des avantages et des inconvénients de chacune des options.
Il est important de ne pas négliger les aspects psychologiques : le degré de motivation pour entreprendre une longue rééducation, la crainte de se blesser de nouveau...
Reconstruction ou réparation du LCA ?
Ces termes semblent similaires, mais diffèrent tant par les techniques utilisées que par les résultats fonctionnels obtenus.
Une reconstruction consiste à couper le ligament natif endommagé et le remplacer par un implant réalisé à partir de tendons prélevés sur le propre corps du patient (autogreffe) et de bio-matériaux.
Un tendon est anatomiquement différent d'un ligament, mais avec le temps le greffon va progressivement se modifier jusqu'à reproduire les caractéristiques du ligament natif.
Dans une réparation on réinsère un ligament croisé arraché à son point d'insertion anatomique et on lui permet de cicatriser et de retrouver ses fonctionnalités d'avant la blessure. Des biomatériaux modernes sont utilisés pour renforcer la solidité du ligament pendant la phase de récupération.
Il existe plusieurs techniques chirurgicales de réparation ou de reconstruction du LCA :
- une réparation du LCA, si les conditions sont favorables :
- avec réinsertion du ligament croisé antérieur de façon anatomique grâce à un système d'ancres résorbables enfouies dans l'os du fémur.
- technique réalisable sans prélèvement de tendons.
- une reconstruction du LCA avec une greffe de tendons
- LCA SAMBBA, avec préservation du ligament croisé d'origine avec prélèvement de tendon afin de renforcer la partie abîmée du ligament.
- LCA DT4 dans les cas de rupture du ligament croisé sans conservation possible du ligament d'origine car il est trop endommagé.
- LCA KJ en cas de reprise et lorsque les tendons ischio-jambiers ne sont pas utilisables (pour une rupture itérative du ligament croisé)
La réparation du LCA par réinsertion est la technique de choix, mais elle n'est réalisable que dans certaines configurations, de même que la reconstruction par la technique LCA SAMBBA.
Dans les autres cas, on envisagera une reconstruction du LCA avec la technique LCA DT4 ou LCA KJ.
Dans une réparation, le ligament rompu est réinséré de façon anatomique à son point de fixation d'origine.
Dans une reconstruction, le ligament natif est préservé et renforcé (dans la technique SAMBBA) ou remplacé (dans la technique DT4) par un greffon préparé à partir d'un tendon ischio-jambier prélevé sur le genou du patient (autogreffe).
Un tendon est anatomiquement différent d'un ligament, mais avec le temps le greffon va progressivement se modifier jusqu'à reproduire les caractéristiques du ligament natif et s'intégrer à l'os. C'est le processus de ligamentisation.
Le tendon ischio-jambier le plus utilisé est le demi-tendineux. Il est prélevé le plus souvent par une petite incision à la partie supérieure et interne de la jambe soit de façon mini-invasive à la face postérieure du genou.
Un deuxième tendon ischio-jambier appelé gracilis peut être prélevé pour réaliser une reconstruction du ligament antéro-latéral ou pour renforcer le demi-tendineux s'il se révèle trop court ou trop fin (variations anatomiques).
La réparation du ligament croisé antérieur par réinsertion anatomique
Une technique innovante, la réparation du LCA par réinsertion du ligament grâce à des ancres résorbables. Cette technique initialement décrite par le Dr Gregory S. DiFelice à New York ne nécessite pas de prélever des tendons.
Elle consiste à suturer le LCA et à le fixer à l'os du fémur avec des ancres, éventuellement avec une bande de renfort (Arthrex InternalBrace™).
Elle fait appel à des biomatériaux modernes pour fixer le ligament réparé à l'os et renforcer sa solidité.
Lorsque toutes les conditions sont réunies, cette dernière technique chirurgicale permet une récupération plus rapide et de meilleurs résultats fonctionnels.
Cette technique est possible lorsque la rupture du LCA est située dans sa partie haute, au point d'insertion fémoral (avulsion proximale ou fémorale du LCA) et que le ligament d'origine n'est pas trop endommagé et utilisable dans toute sa longueur.
Lorsque la rupture du LCA est haute mais qu'une partie du ligament est endommagée, il est nécessaire de le renforcer en insérant un court greffon pour combler la partie manquante. Il s'agit de la technique SAMBBA.
Ces techniques privilégient la préservation du ligament naturel ce qui permet une récupération plus rapide qu'avec les techniques classiques de reconstruction.
Une ténodèse ou reconstruction du LAL (ligament antéro-latéral) peut être associée à ces techniques afin de renforcer encore plus la stabilité du genou.
Les points forts de la technique de réparation anatomique par réinsertion du LCA selon DiFelice :
- c'est une technique plus simple et moins invasive.
- c'est une technique qui préserve le ligament croisé d'origine et permet sa réparation anatomique sans utiliser d'autres tendons.
- le LCA réparé conserve ses fibres nerveuses ce qui améliore significativement la proprioception (équilibre du genou dans l'espace)
- la récupération post-opératoire est plus rapide et moins douloureuse.
- les résultats fonctionnels sont plus satisfaisants.
- c'est une technique adaptée aux enfants et adolescents dont la croissance osseuse n'est pas encore terminée.
- en cas d'échec ou de re-rupture (par défaut de cicatrisation), on pourra facilement pratiquer une chirurgie de révision avec une technique de reconstruction classique
Les inconvénients de la technique de réparation primaire du LCA :
- Si le reliquat du LCA est trop court ou trop endommagé, les chances de réussite de la réparation seront faibles et une reconstruction classique devra être envisagée.
- C’est une technique récente, mais pour laquelle on commence à disposer d’évaluations à 3 ans et à 5 ans très prometteuses (90% de succès sur 56 premiers patients à 3 ans).
L'opération étape par étape
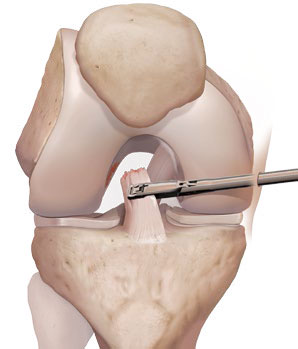
Etapes 1-2
© Arthrex ™
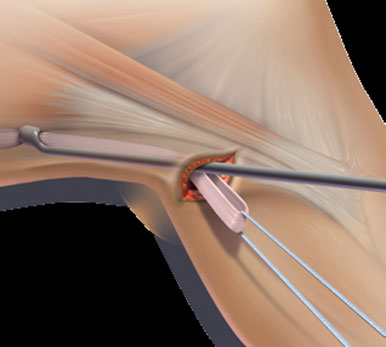
- De petites incisions de quelques millimètres sont réalisées afin d'introduire une caméra (arthroscope) et des instruments miniaturisés.
- Une exploration de l'articulation est réalisée afin de contrôler l'état du ligament croisé et le niveau de rupture. Si les conditions sont réunies, la technique de réparation est validée. Dans le cas contraire, une reconstruction sera réalisée.
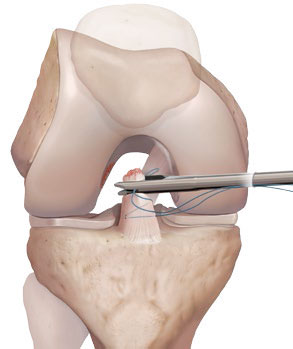
Etape 3
© Arthrex ™
- Une suture tressée est réalisée sur le reliquat du LCA de bas en haut grâce à des fils de suture FiberWire™ et une pince spéciale appelée Scorpion™.
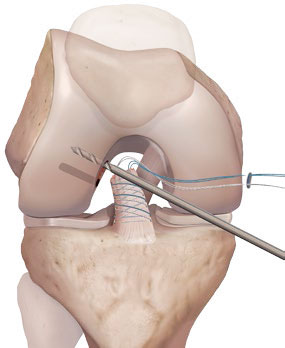
Etapes 4-7
© Arthrex ™
- Une petite incision permet de tirer les fils de suture de l'extérieur du genou et d'éloigner le reliquat du LCA pour le protéger
- Le point de réinsertion au fémur est débridé légèrement à l'aide d'une fraise miniature (shaver).
- On perfore l’os (technique de microfractures) pour stimuler la cicatrisation au point d'insertion.
- On pratique deux perforations destinées à recevoir les ancres de réinsertion (BioSwiveLock™)
Les perforations sont soigneusement positionnées pour réinsérer chacun des deux faisceaux du LCA à son emplacement natif de manière à conserver un fonctionnement anatomique.
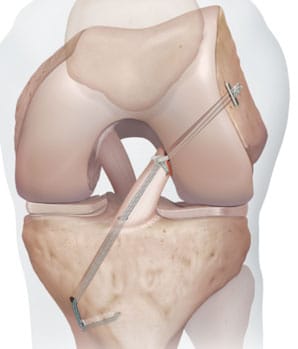
Optionnel : augmentation du ligament par la technique InternalBrace
© Arthrex ™
Si nécessaire le ligament croisé d'origine peut être renforcé par un InternalBrace. Il s'agit d'une bandelette de renfort du ligament croisé.
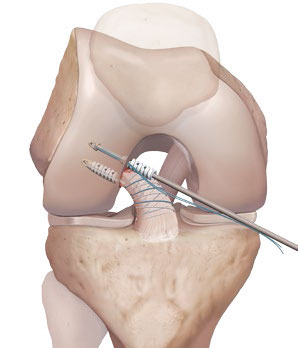
Etape 8
© Arthrex ™
- Les fils de suture sont passés dans les 2 ancres et tendus afin d'obtenir une tension adaptée du ligament croisé antérieur.
Le ligament réparé peut ne pas cicatriser et se rompre à nouveau lors de la reprise des activités sportives. Cette complication est rare mais nécessite une nouvelle opération.
L'avantage de cette technique de conservation du ligament croisé naturel est qu'elle n'entrave pas la réalisation d'une chirurgie de révision lorsqu'elle se révèle nécessaire.
Une reconstruction du LCA avec l'une des techniques classiques (Technique DT4) peut être réalisée comme sur un genou qui n'aurait jamais été opéré.
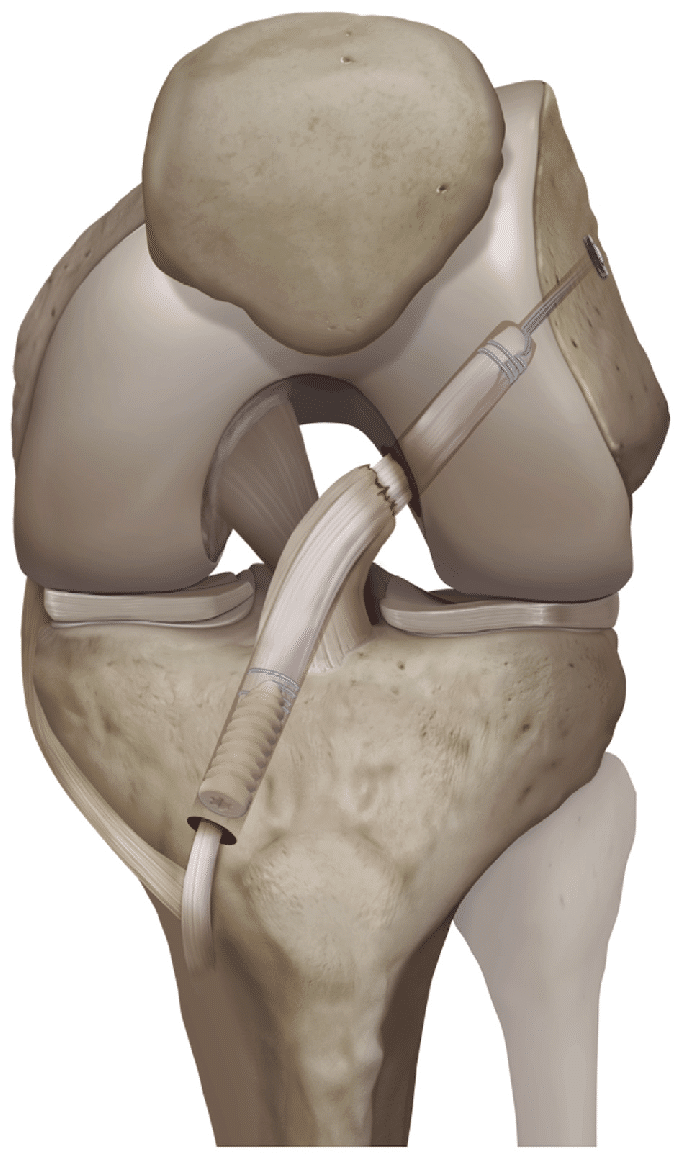
La technique LCA SAMBBA
La technique LCA SAMBBA (The Single Antero Medial Bundle Biological Augment) permet de préserver la partie inférieure du LCA rompu. On parle aussi de technique "LCA Biologique". Cette technique a été mise au point par le Dr Sonnery-Cottet à Lyon.
La technique SAMBBA est techniquement plus exigeante, en particulier parce qu’il faut éviter de léser le reliquat du LCA. Elle n’est encore pratiquée que par quelques chirurgiens en France, dont le Dr Loriaut.
Elle est possible uniquement si la rupture est récente et si le LCA est rompu dans sa partie supérieure et que sa base est restée attachée à l’os du tibia et saine.
On prélève le tendon du muscle demi-tendineux (DT) mais sans le détacher du tibia.
On préserve le reliquat de l’ancien LCA resté fixé au tibia et le greffon est passé à l’intérieur de ce reliquat du LCA qui forme comme une chaussette et va considérablement améliorer le processus de guérison.
Cette technique dite « biologique » conserve en effet la connexion naturelle du tendon à l’os, avec le bénéfice de la vascularisation et de l’innervation. Le greffon est placé dans de meilleures conditions pour évoluer vers un ligament pleinement fonctionnel.
Cette technique est bien adaptée aux besoins des sportifs, en particulier dans les sports à pivot et contact comme le football et le ski.
L’opération étape par étape : technique LCA SAMBBA
Sommaire de la page
Sommaire de la page
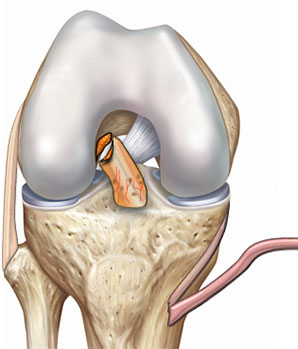
Etape 1 : prélèvement
© Arthrex ™
- On commence par prélever le tendon du muscle demi-tendineux (DT) mais sans le détacher du tibia.
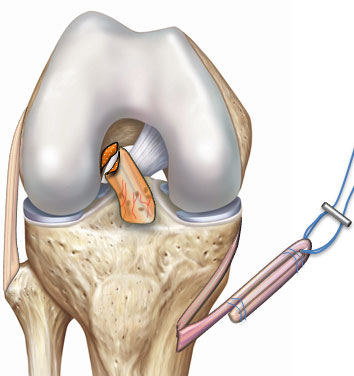
Etape 2 : suture du greffon
© Arthrex ™
- Le greffon est replié et suturé
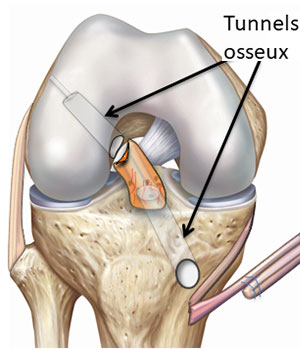
Etape 3 : percement des tunnels osseux
© Arthrex ™
- percement des tunnels osseux dans le fémur puis dans le et tibia
- Ce greffon est passé à l’intérieur de la partie du LCA restée fixé à l’os qui forme comme une chaussette.
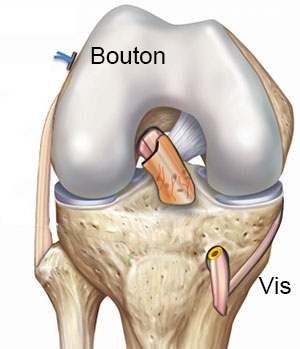
Etape 4 : mise en place du greffon, tiré à travers les tunnels osseux
© Arthrex ™
- Le greffon est tiré à travers les tunnels osseux.
- Il est passé à l’intérieur de la partie du LCA restée fixé à l’os qui forme comme une chaussette.
- Il est enfin fixé à l'aide d'un bouton en titane et d'une vis en biomatériau.
Les fonctions du LCA sont complexes : il joue notamment un rôle sensitif capital qu'il est important de préserver.
Le LCA n’a pas seulement un rôle de maintien de l’articulation : il comprend des fibres nerveuses avec des récepteurs qui transmettent un feed-back sur la position de l’articulation, les mouvements et les forces exercées sur le genou. Il est recouvert par une membrane synoviale vascularisée.
Il possède aussi des récepteurs nociceptifs (récepteurs sensoriels de la douleur) qui déclenchent un réflexe défensif (réflexe de sauvegarde de l'intégrité physique) lorsque les forces exercées sur le genou menacent d’atteindre le seuil de rupture.
Ces nerfs régulent également l’activité des muscles de la cuisse, en particulier celle du quadriceps (le puissant muscle à l’avant de la cuisse).
Ils participeraient même à plusieurs mécanismes de régulation (homéostasie) avec une influence sur la transformation progressive du greffon en un tissu ligamentaire proche du LCA natif.
Les autres techniques de greffe ne permettent pas de conserver ce rôle sensitif, ce qui peut entraîner plusieurs problèmes :
• Une insuffisance des mécanismes de réflexes augmente le risque de traumatismes, en particulier de re-rupture.
• La perte du feed-back peut provoquer une faiblesse musculaire au niveau du quadriceps.
Les points forts de la technique LCA SAMBBA :
- une récupération plus rapide que les techniques classiques (DIDT, KJ)
- un prélèvement moins agressif
- moins de risque de tendinites et douleurs post-opératoires
- des cicatrices minimes dont une cachée dans le creux poplité à l’arrière du genou
- moins de risque de faiblesse musculaire du quadriceps et de douleurs rotuliennes (par rapport à la technique KJ)
- un greffon plus épais et solide que dans la technique DIDT
- une fixation par bouton en titane plus efficace que les vis (permettant une intégration du greffon dans l'os sur toute sa circonférence à 360°)
- une meilleure récupération de la proprioception
- une meilleure consolidation de la greffe grâce à la préservation du ligament natif
- après une récupération bien conduite, des performances sportives proches de celles d’avant l’opération
- moins de risques de traumatismes du genou et de re-rupture
- le LCA est synovialisé, vascularisé, innervé : le conserver permet une meilleure récupération de la fonction du genou
Les inconvénients de la technique LCA SAMBBA :
• une technique plus exigeante pour le chirurgien
• uniquement possible si la rupture est récente et si le reliquat du LCA est utilisable.
La technique LCA DT4
Dans la technique DT4, on prélève le tendon du muscle demi-tendineux (DT) par une petite incision dans le creux poplité à l’arrière du genou.
Le greffon est replié en 4 et tressé pour obtenir un greffon de diamètre suffisant.
L’opération est réalisée sous anesthésie générale ou loco-régionale.
La chirurgie est réalisée sous arthroscopie, sans ouvrir l'articulation du genou. L’arthroscopie de genou consiste à introduire dans cette articulation une caméra vidéo miniaturisée couplée à des instruments fins par de petites incisions à la face antérieure du genou.
On perce ensuite un orifice dans le fémur et un autre dans le tibia pour réinsérer le greffon à l’emplacement exact des attaches du ligament croisé antérieur blessé.
La technique est qualifiée de « All Inside » car le greffon reste entièrement à l’intérieur de l’articulation, seuls les fils de fixation étant fixés à l’extérieur.
Ces fils de fixation (ACL TightRope®) permettent d'ajuster précisément la longueur et la tension du greffon.
Le temps de la cicatrisation, le greffon sera maintenu par des fils fixés par des boutons en titane. Il se soudera progressivement à l’os, tout comme l’était le ligament natif.
On évite ainsi deux points de fragilité : les nœuds et la fixation directe du greffon à l'os par des vis.
Habituellement, le matériel mini-invasif utilisé (bouton en titane et fils) ne nécessite pas d’être retiré .
Les éventuelles lésions méniscales ou cartilagineuses associées seront traitées dans le même temps si cela est nécessaire.
Cette opération de ligamentoplastie du ligament croisé est réalisée le plus souvent en chirurgie ambulatoire.

© Arthrex ™
Les points forts de la technique LCA DT4 :
- moins agressive : un seul tendon, le Demi Tendineux est prélevé.
- le risque de tendinites et douleurs post-opératoires est minimisé
- la récupération est plus rapide
- les cicatrices sont minimes
- le risque de faiblesse musculaire au niveau du quadriceps est réduit
- le greffon est plus épais et plus solide que dans la techniques DIDT
- le greffon est simplement attaché à un bouton en titane, il n’est pas écrasé par une vis et la grande surface de contact os-greffon permet une cicatrisation à 360° (press-fit)
Les propriétés mécaniques de la greffe sont comparables ou supérieures à celles du LCA natif :
| Résistance à l’arrachement | Elongation à 500 000 cycles | |
| LCA natif | 800-2000N | 2,6mm |
| TightRope | 849N | < 1mm |
| Graftlink | 1321N | 2.2mm |
L’opération étape par étape : LCA DT4 GraftLink TM
L’opération est réalisée sous anesthésie générale ou loco-régionale, le plus souvent en chirurgie ambulatoire.

Etape 1 : prélèvement du tendon
© Arthrex ™
Le premier temps de l’intervention consiste à prélever le tendon d’un muscle de la cuisse, le demi-tendineux (DT), par une petite incision dans le creux à l’arrière du genou. (la partie prélevée se régénérera)
Il s’agit d’un tendon long (environ 25 cm) et fin (3-4 mm) qui sera plié en 4 et tressé avant d’être réinséré à l’emplacement du ligament croisé antérieur rompu.
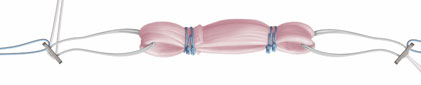
Etape 2 : préparation du greffon
© Arthrex ™
Le tendon demi-tendineux (DT) est un tendon long (environ 25 cm) et fin (3-4 mm) qui sera plié en 4 et tressé avant d’être réinséré à l’emplacement du ligament croisé antérieur rompu.
La suite de la chirurgie est faite sous arthroscopie, sans ouvrir l'articulation du genou.
L’arthroscopie de genou consiste à introduire dans cette articulation une caméra vidéo miniaturisée couplée à des instruments fins par de petites incisions à la face antérieure du genou.
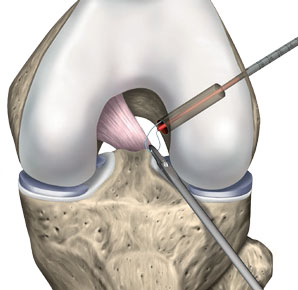
Etape 3 : percement du tunnel fémoral
© Arthrex ™
On perce un orifice (tunnel) dans le fémur pour mettre en place les fils de suture-relais.
Le ligament endommagé est retiré et ses points d'insertion dans l'os sont débridés à l'aide d'une fraise miniature (shaver).
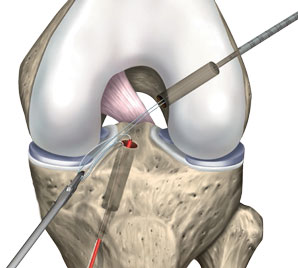
Etape 4 : percement du tunnel tibial
© Arthrex ™
On perce ensuite le tunnel dans le tibia pour mettre en place les fils de suture-relais TigerStick TM.
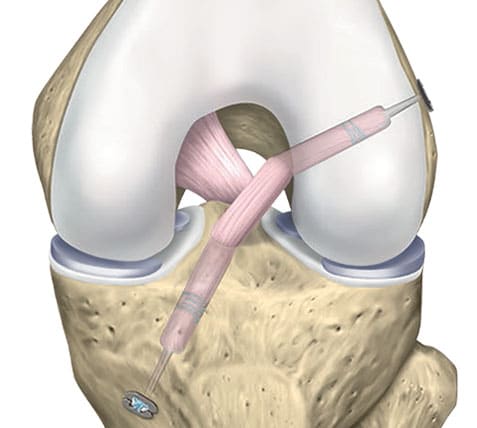
Etape 5 : mise en place du greffon
© Arthrex ™
En tirant sur les fils, on réinsère le greffon à l’emplacement exact des attaches du ligament croisé antérieur.
Ces fils de fixation (ACL TightRope®) permettent d'ajuster précisément la longueur et la tension du greffon.
Ils sont fixés à chaque extrémité par un bouton en titane.
La technique de réparation du LCA avec ténodèse du Ligament AntéroLatéral (LAL)
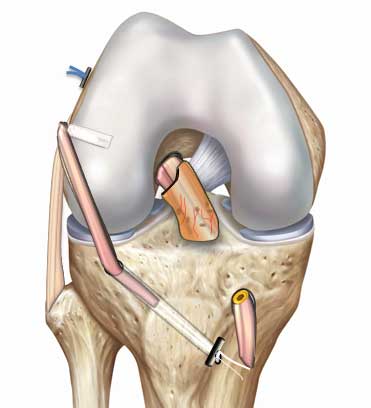
Pour la greffe de LAL, le tendon Droit Interne (DI) est prélevé, puis fixée par une vis résorbable, une ancre ou un bouton Tightrope.
© Arthrex ™
Il est parfois nécessaire de renforcer encore plus le genou blessé : laxité importante, ressaut rotatoire avec atteinte du ligament antérolatéral …
Dans le cas des sportifs en compétition ou professionnels dans des sports à risques (pivot et contact) comme le football, il s’agit de retrouver les performances antérieures tout en évitant les re-ruptures.
La technique LCA + LAL consiste à ajouter un renfort latéral constitué d’un greffon prélevé sur le tendon droit interne (DI) ou Gracilis qui sera fixé entre le fémur et le tibia par différentes techniques de fixation (ancres et vis d’interférence résorbable) selon la technique choisie.
Elle est utilisable pour compléter aussi bien une opération par la technique LCA DT4 que par la technique LCA SAMBBA.
Cette technique entièrement mini-invasive nécessite les prélèvements des 2 tendons ischio-jambiers (demi-tendineux et gracilis), donc seulement deux incisions supplémentaires.
Les suites opératoires de la reconstruction du LCA associée à la plastie antéro-latérale comparées à celle d’une ligamentoplastie DT4 isolée sont un peu plus longues mais cette technique a prouvé son efficacité avec le taux de rupture le plus bas.
Elle permet donc en prélevant deux tendons, de réparer deux ligaments (LCA et LAL) au lieu d'utiliser deux tendons pour ne réparer que le seul ligament croisé dans la technique classique DIDT.
C'est une technique innovante qui n'est proposée que par un petit nombre de chirurgiens, dont le Dr Philippe Loriaut.
Les points forts de la technique LCA + LAL :
- apporte une grande stabilité au genou
- réduit les risques de re-rupture
Inconvénients :
- nécessité de prélever 2 tendons différents
- une opération plus complexe et plus invasive
Pour la greffe de LAL, le tendon Droit Interne (DI) est prélevé, puis fixée par une vis résorbable, une ancre ou un bouton Tightrope.
Une ténodèse latérale réduit de 43 % les forces transmises au LCA
[source : American Sports Medicine Journal sept 2017 ]
De multiples techniques chirurgicales avec de nombreuses options que l'on peut combiner en fonction des besoins permettent au chirurgien de proposer au patient une solution individualisée, adaptée à son cas mais aussi à ses projets.
C'est seulement au moment de l'intervention que l'examen visuel direct des lésions permettra au chirurgien de confirmer le diagnostic basé sur l'IRM et de décider de la technique chirurgicale la plus appropriée à employer.
Cela signifie qu'il devra planifier l'intervention en laissant la porte ouverte pour employer l'une des 3 techniques disponibles et leurs variantes.
C'est également pour cette raison qu'il devra recueillir le consentement éclairé du patient pour l'ensemble des possibilités.
La technique de réparation du LCA Kenneth-Jones (KJ)
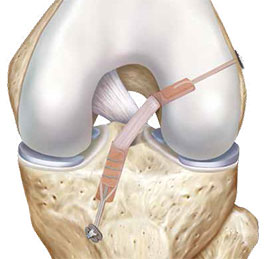
© Arthrex ™
Dans certaines situations, une partie du tendon rotulien (tendon reliant la rotule et le tibia) pourra également être utilisé.
C'est la technique de réparation du LCA de Kenneth-Jones (KJ).
Le greffon est prélevé sur le tiers central du tendon rotulien qui lie le tibia à la rotule.
On prélève en même temps une languette osseuse à chaque extrémité.
Cette languette osseuse sera ensuite fixée à l'aide de vis d'interférence au niveau des tunnels osseux.
Points forts de la technique Kenneth-Jones
- Technique plus ancienne : les résultats à long terme sont mieux connus.
- Une très bonne stabilité du genou.
- Une fixation très solide.
Inconvénients de la technique Kenneth-Jones
- Une cicatrice de 5 à 8 cm à la face avant du genou
- Parfois des douleurs post-opératoires dans les premiers temps
- Fonte musculaire du quadriceps
- Adhérences possibles au niveau du site de prélèvement
- Douleurs résiduelles persistantes possibles au niveau du site de prélèvement
- Parfois gêne pour s'agenouiller
Les suites opératoires
Les premiers jours après l’opération

Droit d'auteur: racorn / 123RF Banque d'images
Les délais sont donnés à titre indicatif. Il peuvent varier considérablement en fonction de la technique chirurgicale employée, des éventuelles réparations de lésions associées et de variables individuelles telles que l'âge, la condition physique, l'état de santé du patient etc.
La marche avec un appui complet est possible le jour même de l’opération sous couvert d'une attelle et deux béquilles. Dans certains cas de suture méniscale, l'appui complet peut être différé pendant le premier mois.
A la sortie de la clinique, la rééducation doit être réalisée chez un kinésithérapeute spécialiste du sport en cabinet de ville ou en centre de rééducation (en hôpital de jour). Elle débute idéalement dans les premiers jours après l'opération afin de permettre une récupération rapide.
L’attelle peut être retirée dès le lendemain et ne sera utilisée que lors des séances de cryothérapies.
Les cannes anglaises prescrites doivent être utilisées jusqu'a la contraction du quadriceps (verrouillage quadricipital) soit efficace (7 à 15 jours).
Cryothérapie
attelle cryogène Igloo®
La cryothérapie permet de diminuer l’œdème et la douleur et de faciliter la rééducation.
L’attelle cryogène Igloo® ou une Game Ready® associe cryothérapie et contention et est particulièrement pertinente dans la phase douloureuse aiguë.
L'attelle Igloo® devra être utilisée pendant 20 minutes 5 à 6 fois par jour à 2 heures d’intervalle.
Médicaments
Les premiers jours, il est nécessaire de prendre les médicaments antalgiques (contre la douleur) de manière systématique sans attendre la survenue de douleur et en respectant le protocole.
Les jours suivants, il est possible de diminuer les antalgiques s’il n’y a aucune douleur.
Un traitement anticoagulant est prescrit sous forme d'injections afin de limiter les risques de phlébite. La durée de l’anticoagulation est de 15 jours ou 30 jours si suture méniscale.
Des bas de contention de classe 2 sont prescrits en association avec le traitement anticoagulant. Ils sont mis en place dès le premier changement de pansement.
Ils doivent être portés uniquement en journée pendant 1 mois.
Repos et élévation
Il est important de ménager fréquemment des temps de repos et de surélever la jambe opérée pour limiter l’œdème.
Pansements et cicatrisation
Le pansement est à refaire dès le lendemain de l'opération puis tous les 2 jours par un(e) infirmier(e) DE à domicile pendant 15 à 21 jours jusqu’à cicatrisation de la plaie.
Le pansement prescrit est étanche et permet la douche (mais pas le bain).
Les sutures employées sont résorbables.
Dès que la cicatrisation est complète, il est indispensable d'appliquer une fois par jour la crème cicatrisante, Cicalfate (Avène) ou Bi-Oil sur les cicatrices, sans oublier la cicatrice à la face postérieure du genou.
Consultation de contrôle, 45 jours après l’opération
Le chirurgien vérifie les radiographies de contrôle et s’assure que le genou a retrouvé une bonne stabilité et des amplitudes de mouvement satisfaisantes. D'autres rendez-vous de contrôle sont ensuite programmés dans la première année avec un accompagnement jusqu'à la reprise du sport souhaité.
La kinésithérapie
La kinésithérapie commence dès le lendemain de l'opération.
Les objectifs de la rééducation sont :
- retrouver une amplitude articulaire de 0° en flexion et 120° en extension.
- renforcement musculaire
- rééducation de la proprioception.
- reconditionnement sportif
PHASE I : à partir de J1 après l’opération
Les objectifs sont :
- Sevrage progressif des cannes au bout de 1 à 2 semaines environ à condition que la contraction du quadriceps (verrouillage quadricipital) soit efficace.
- Montée et descente des escaliers
- Acquisition des principes de la Cryothérapie
- Massages cicatriciels, mobilisation de la rotule.
- Travail des amplitudes articulaires 0-120°. Pas d'hyperextension pendant 45 jours en cas de suture méniscale.
- Levée des sidérations, Renforcement musculaire du quadriceps en chaîne cinétique fermée, en décharge et en charge, avec co-contraction des fléchisseurs du genou.
- Tonification des IJ, TFL, adducteurs et patte d'oie à partir de J21.
- Travail proprioceptif.
- Apprentissage d'exercices d'auto-rééducation.
PHASE II : à partir de 30 jours après l’opération
Les objectifs sont :
- Reprise progressive et modérée des activités sportives légères à partir de J30: vélo (à l'exclusion du VTT et des montées « en danseuse ») et natation (à l'exclusion de la brasse et sans palmes) dès que les mobilités articulaires le permettent.
- Renforcement musculaire isocinétique à partir de J45
- Reconditionnement sportif (éducation du patient avec techniques de stretching, renforcement musculaire et réentraînement à l'effort).
- Apprentissage d'exercices d'auto-rééducation.
PHASE III : à partir de 90 jours après l’opération
Les objectifs sont :
- Reprise progressive et modérée de la course sur tapis entre le 3ème et le 4ème mois.
- Réalisation de tests isocinétiques dans un cabinet spécialisé permettant d'évaluer les progrès de la récupération musculaire du quadriceps et des Ischio-jambiers cicatrisés.
- Reconditionnement sportif (éducation du patient avec techniques de stretching, renforcement musculaire et réentraînement à l'effort).
- Sauts : J+4 mois
- Course en extérieur puis sur terrain irrégulier à partir du 5ème mois.
- Apprentissage d'exercices d'auto-rééducation.
PHASE IV : à partir du 6ème mois après l’opération
Les objectifs sont :
- Accompagnement dans la reprise de l'entrainement dans les sports pivot et pivot-contact.
- Reprise de la compétition entre 8 mois et 1 an après l'opération.
Reprise de la conduite automobile
La reprise de la conduite automobile est possible pour :
- le genou droit : à partir de J30
- le genou gauche : à partir de J15
Eviter de conduire sur de longs trajets : maintenir une pression continue sur la pédale d’accélérateur et garder la jambe dans la même position pendant longtemps peut provoquer douleurs et œdème.
Reprise des activités professionnelles
La reprise du travail est possible :
- pour un travail de bureau, environ une semaine après l’opération si cela ne nécessite pas de conduite automobile ou de longs trajets en transports en commun.
- pour les activités professionnelles qui impliquent efforts physiques ou station debout prolongée, ce délai devra être adapté au cas par cas.
QUELS SONT LES RISQUES OU COMPLICATIONS DE L'INTERVENTION ?
Les plus fréquentes
Comme toute chirurgie, il existe un risque d’hématome qui se résorbe en règle générale tout seul. Une cryothérapie régulière permet de diminuer cette hématome. Lorsqu'il est trop important et devient compressif, une évacuation chirurgicale est exceptionnellement nécessaire.
La phlébite peut survenir malgré le port de bas de contention et l'administration d'un traitement anticoagulant préventif. Il s’agit d’un caillot qui se forme dans les veines des jambes, celui-ci peut migrer et entraîner une embolie pulmonaire.
Plus rarement
La cicatrisation des tissus dans le genou peut créer des adhérences ou des nodules de fibrose cicatricielle (Syndrome de Cyclope) qui vont limiter la flexion ou l'extension et engendrer une raideur articulaire. Une intervention d'arthrolyse arthroscopique est alors nécessaire afin de libérer le genou.
L’algodystrophie est un phénomène douloureux et inflammatoire encore mal compris. Elle est traitée médicalement et peut durer plusieurs mois (voire parfois des années), entraînant une prise en charge spécifique avec rééducation adaptée, bilans complémentaires et parfois prise en charge spécifique de la douleur. Elle est imprévisible dans sa survenue comme dans son évolution et ses séquelles potentielles.
La survenue d’une infection de l’articulation est exceptionnelle car le geste chirurgical est réalisé sous arthroscopie. Néanmoins cette complication grave (révélée par de la fièvre, des frissons ou un écoulement cicatriciel) nécessite une reprise chirurgicale pour réaliser un lavage du genou ainsi que la prescription d'un traitement antibiotique prolongé.
Il vous est fortement déconseillé de fumer avant l'opération et pendant la période de cicatrisation, le tabagisme augmentant de manière significative le taux d’infection, de phlébite et de mauvaise cicatrisation de la peau et du ligament croisé (majoration du risque de rupture).
La ré-rupture est rare mais possible au cours d’un nouveau choc. En effet le ligament croisé réparé peut ne pas cicatrisé de façon satisfaisante entraînant une nouvelle rupture. Une chirurgie de révision est alors nécessaire.
Il est important de respecter les consignes post-opératoires donnés par votre chirurgien et par votre kinésithérapeute pour la reprise des activités sportives.
Le non respect des consignes peut conduire à des complications mécaniques.
Les nerfs et artères qui entourent le genou peuvent être accidentellement blessés. Cette complication exceptionnelle peut occasionner une douleur, une perte de la sensibilité voire une paralysie de certaines parties de la jambe. En cas de lésion artérielle, une chirurgie vasculaire peut être nécessaire.
Plus fréquemment une perte de sensibilité de la peau (hypoesthésie) peut persister dans la zone opérée. Celle-ci disparaît ou s’atténue le plus souvent avec le temps et n'entraîne pas de gêne fonctionnelle.
Les risques énumérés ne constituent pas une liste exhaustive et une complication particulièrement exceptionnelle peut survenir, liée à l’état local ou à une variabilité technique.
Toutes les complications ne peuvent être précisées, ce que vous devrez comprendre et accepter.
Votre chirurgien vous donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer chaque cas particulier avec les avantages, les inconvénients et les risques de l’intervention.
En résumé
- une technique chirurgicale très fréquemment utilisée en chirurgie orthopédique
- plusieurs semaines de kinésithérapie
- une récupération de plusieurs mois
- amélioration significative en quelques semaines
- la reprise de l'activité sportive se fera sous contrôle médical
A lire aussi :
Peut-on rejouer au football après une rupture du ligament croisé antérieur ?
Avec les nouvelles techniques chirurgicales, la rupture du ligament croisé antérieur n'est plus la fin de la carrière d'un footballeur [...]
Lire l'article : Coupe du monde de football : rejouer après une rupture du LCA ?
Auteur : Dr Philippe Loriaut, Chirurgien Orthopédiste – chirurgie arthroscopique – pathologies du sport – spécialiste de l’arthrose – chirurgie mini-invasive et percutanée.