Maladie de Haglund : chirurgie mini-invasive
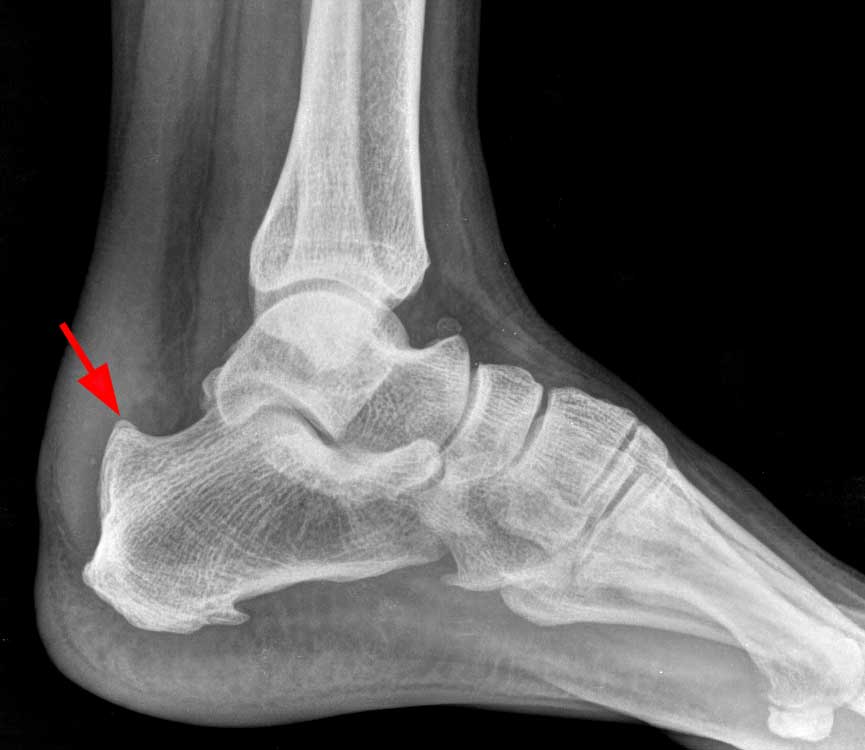
© Case courtesy of Dr Ayush Goel, Radiopaedia.org. From the case rID: 62045
La maladie de de Haglund est également appelée « syndrome de Haglund », « conflit rétro-calcanéen », « maladie du coureur »…
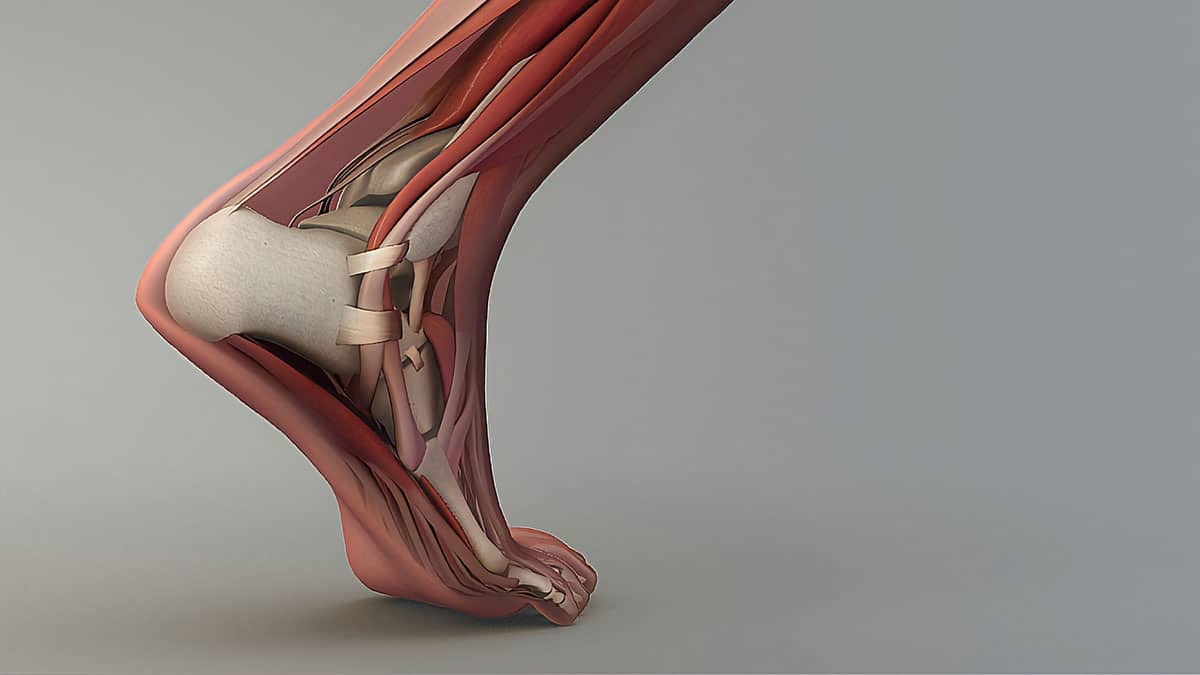
La maladie de Haglund est une inflammation du tendon d’Achille au contact de l’os du talon. Le traitement chirurgical mini-invasif consiste à supprimer l’excès d’os responsable du conflit.
Qu’est ce que la maladie de Haglund ?
La maladie de Haglund est une pathologie où la zone d’insertion du tendon d’Achille entre en conflit avec la chaussure à cause du bord postéro-supérieur de l’os calcanéum qui est trop épais.
Elle se manifeste par des douleurs à la partie postérieure du talon (talalgie) avec un gonflement et une rougeur de la peau.
Les principales causes sont le port de chaussure avec un contrefort rigide et la présence d’un pied creux.
Une tendinopathie d’Achille est souvent associée à cause des frottements.
Le traitement médical consiste à modifier le chaussage en portant des chaussures souples et confortables.
Des semelles orthopédiques peuvent être confectionnées afin de soulager en modifiant les rapports osseux dans la chaussure.
Des séances de rééducation avec étirements et massages transverses profonds sont proposées en cas d’inflammation chronique du tendon d’Achille.
Les anti-inflammatoires locaux ou par voie orale apportent un soulagement transitoire.
En cas d’insuffisance de ces traitements, des séances d’ondes de choc et/ou des infiltrations de corticoïdes peuvent être réalisées.
Si elles sont répétées, elle peuvent cependant entraîner des lésions plus graves du tendon d’Achille.
En cas d’échec du traitement médical, la chirurgie peut alors être proposée.
Avant l’opération
Des examens d’imagerie sont nécessaires pour confirmer le diagnostic.
Case courtesy of Dr Ayush Goel, Radiopaedia.org. From the case rID: 62045
Des radiographies de profil permettent d’évaluer l’importance de la déformation postérieure du calcanéum.
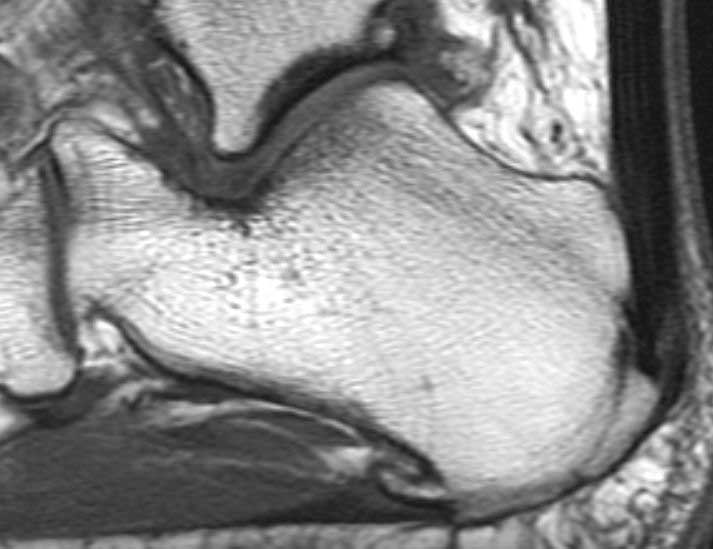
© Case courtesy of Dr Roberto Schubert, Radiopaedia.org. From the case rID: 16654
Une échographie ou une IRM sera réalisée pour rechercher une tendinopathie d’Achille associée.
En quoi consiste la chirurgie mini-invasive de la maladie de Haglund ?
La chirurgie, d’une durée d’environ 30 minutes, est réalisée sous anesthésie générale ou loco-régionale.
Elle est habituellement réalisée en hospitalisation ambulatoire.
L’opération consiste à supprimer l’excès d’os du bord postéro-supérieur du calcanéum responsable du confit en réalisant si nécessaire un geste associé sur le tendon si celui-ci est atteint.
L’excès d’os s’étend fréquemment sur les côtés (médialement et latéralement) ce qui peut nécessiter une résection d’os complémentaire.
Cette résection osseuse peut se faire par une méthode mini-invasive percutanée avec une à deux incisions minimes (voie d’abord postéro-latérale unique le plus souvent et si nécessaire postéro-médiale).
Un instrument appelé rugine est introduit pour créer l’espace de travail nécessaire pour réduire les risques de lésion des parties molles lors du passage de la fraise miniaturisée.
Le fraisage de l’os calcanéum est réalisé sous contrôle radiologique afin de guider le geste et évaluer la quantité d’os à retirer. Les débris sont ensuite nettoyés.
En cas de lésions associées de l’insertion du tendon d’Achille, des gestes supplémentaires sur le tendon (Peignage, désinsertion reconstruction de l’insertion du tendon) peuvent nécessiter un abord plus classique (à ciel ouvert).

Quels sont les points forts de la technique mini-invasive percutanée ?
- cicatrices minimes
- moins de traumatismes des tissus
- moins de douleurs
- moins de risques de complications
- meilleure récupération
- reprise plus rapide des activités
Les suites opératoires et la reprise des activités
Après l’opération, la marche avec un appui complet est autorisée sous couvert de béquilles pour soulager les douleurs.
Le sevrage des béquilles se fait habituellement sous 15 jours.
Les premiers jours, in est important de prendre les médicaments antalgiques sans attendre la survenue de douleur. Une fois installée, la douleur est plus difficile à traiter.
La cryothérapie est importante pour diminuer l’œdème et les douleurs post-opératoires.
Après quelques jours, il est possible de diminuer les antalgiques s’il n’y a aucune douleur.
Lorsque l’opération est réalisée à ciel ouvert, des soins infirmiers à domicile seront nécessaires pour changer les pansements tous les 3 jours et pratiquer des injection d’anticoagulants pour prévenir les phlébites.
La durée de l’arrêt de travail varie de 1 semaine pour un travail sédentaire à 3 mois pour un travail physique.
La conduite automobile est envisageable après une semaine.
Les activités sportives débutent progressivement entre un et deux mois post-opératoires.
Maladie de Haglund : protocole post-opératoire
Il est important de prévenir les risques de lésion ou de rupture du talon d’Achille après une résection osseuse dans la maladie de Haglund.
La récupération complète peut demander jusqu’à un an.
J0 à J+10
Sommaire de la page
- Prévention de l’oedème :
- Repos
- Cryothérapie
- Elévation du pied
- Compression
- Mobilisation:
- Marche avec appui complet avec béquilles
- Exercices de renforcement musculaire
- Etirements du tendon d’Achille (sauf si contre-indications : lésions ou geste chirurgical sur le tendon)
J+10 à 6 semaines
- Mobilisation:
- Marche avec appui complet et sevrage progressif des béquilles
- Exercices de renforcement musculaire
- Prévention de l’oedème si besoin
6 à 12 semaines
- Exercices de renforcement musculaire
- Prévention de l’oedème si besoin
- Massages cicatriciels dès cicatrisation complète
- Reprise des activités à partir de 12 semaines.
Après 12 semaines
- Exercices de renforcement musculaire et d’endurance du pied et de la cheville
- Prévention de l’oedème si besoin
Quels sont les risques et les complications ?
Les risques et complications de l’opération sont rares mais peuvent survenir. Il n’y a pas de risque zéro.
Les risques sont augmentés en présence de problèmes de santé préexistants (problèmes cardiaques, troubles de la coagulation, diabète) et d’un tabagisme actif. Il est recommandé d’arrêter de fumer complètement avant de se faire opérer.
Comme toute chirurgie, il existe un risque d’hématome qui se résorbe en règle générale tout seul. Il peut exceptionnellement nécessiter une évacuation chirurgicale.
La phlébite peut survenir malgré la reprise immédiate de la marche et le drainage réalisé par la bande de contention. Il s’agit d’un caillot qui se forme dans les
veines des jambes, celui-ci peut migrer et entraîner une embolie pulmonaire. Un traitement anti-coagulant pour dissoudre le caillot est nécessaire pendant plusieurs semaines.
L’infection est très rare dans cette chirurgie mini-invasive. Sa survenue peut nécessiter une nouvelle intervention et la prise d’antibiotiques.
Il existe deux risques plus spécifiques à cette technique.
Le nerf sural peut être irrité au contact de la fraise lors de la chirurgie. Cette complication exceptionnelle peut être responsable de troubles de la sensibilité du pied. Ceux-ci s’estompent habituellement dans un délai variable et restent, dans l’ensemble , peu gênantes.
Le tendon d’Achille peut rarement être lésé ou inflammé au contact de la fraise. Des douleurs du tendon peuvent alors persister plusieurs mois.
La rééducation est indispensable afin d’éviter un enraidissement de la cheville orteil et permettre la récupération complète d’une marche normale dans les meilleurs délais.
Rarement, des réactions inflammatoires post-opératoires peuvent occasionner des douleurs persistantes plus importantes. Ces réactions exacerbées correspondent parfois à une algodystrophie. Cette complication bien que rare, reste très longue à guérir. Cependant, de nouveaux traitements existent et permettent de la gérer plus facilement.
Les risques énumérés ne constituent pas une liste exhaustive. Votre chirurgien donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer avec vous chaque cas particulier avec les avantages, les inconvénients et les risques de l’intervention.
Etre bien informé et discuter avec votre chirurgien et votre anesthésiste permet de réduire au maximum les risques de l’intervention et de savoir comment réagir lors de la survenue d’une complication.
Quels résultats faut-il attendre de cette opération ?
Cette opération permet de traiter efficacement la gêne et les douleurs de la maladie de Haglund.
Néanmoins, la récupération peut être longue et il peut persister quelques douleurs.
Auteur : Dr Philippe Loriaut, Chirurgien Orthopédiste – chirurgie arthroscopique – pathologies du sport – spécialiste de l’arthrose – chirurgie mini-invasive et percutanée.
Sources :
radiographie : Case courtesy of Dr Ayush Goel, Radiopaedia.org. From the case rID: 62045
Irm : Case courtesy of Dr Roberto Schubert, Radiopaedia.org. From the case rID: 16654